Апноэ – смертельное «безветрие» ночи
Обычный человек может обойтись без воздуха буквально считанные минуты, после чего в клетках мозга происходят необратимые изменения. К счастью, нам не нужно задумываться о том, как мы дышим: этот рефлекторный (автоматический) процесс запускается с первым криком новорожденного. Чтобы задержать дыхание более чем на 5–7 минут, спортсменам-дайверам требуются годы тренировок. Но в мире нет ничего совершенного: приостановка дыхания – «апноэ» (от др.-греч. «безветрие») – была известна с глубокой древности. В последние годы характер настоящей скрытой эпидемии приобретает апноэ во сне, которое приводит не только к когнитивным расстройствам и снижению работоспособности человека, но и к значительным нарушениям в работе сердечно-сосудистой системы, что может закончиться смертью
Среди всех нарушений дыхания особую значимость имеют остановки дыхания (апноэ) во сне: встречаемость этой патологии в человеческих популяциях достигает 72 %, причем половина из этих случаев среднетяжелой степени (Heinzer et al., 2015).
Что касается нашей страны, то, согласно данным большого эпидемиологического исследования ЭССЕ-РФ, проведенного среди взрослого населения в 13 российских регионах, каждый второй россиянин жалуется на храп, а чуть ли не каждый десятый – на остановки дыхания во сне (Бочкарев и др., 2018). Важно отметить, что с возрастом встречаемость нарушений дыхания во сне значительно увеличивается: если в возрасте 25 лет храп отмечали 37 % опрошенных, то по достижении 64 лет – уже 66 %. Что же касается апноэ во сне, то в этом случае рост еще более значителен: с 5 до 12 % соответственно.
Дышите! Не дышите!
Наиболее распространенным и хорошо изученным является синдром обструктивного апноэ во сне (СОАС) с характерными повторяющимися эпизодами остановок дыхания из-за полного или частичного коллапса (спадения) верхних дыхательных путей. Его следует отличать от центрального апноэ во сне (ЦАС), которое возникает за счет нарушения регуляции работы дыхательного центра, при котором отсутствуют даже попытки совершить дыхательные усилия, как это обязательно бывает при СОАС.
В норме величина просвета верхних дыхательных путей определяется, прежде всего, анатомическими особенностями: строением шеи, расположением верхней и нижней челюстей и т. п. Во сне тонус мышц дыхательных путей снижается, что приводит к уменьшению просвета – это нормальная физиологическая реакция.
ПИКВИКСКИЙ СИНДРОМ С проблемой остановки дыхания во сне сталкивались еще врачеватели древности. Древнеримский ученый Элиан Клавдий в IV в. до н. э. писал о Дионисии, правителе Гераклеи Понтийской, который настолько боялся задохнуться во сне, что приказывал своим придворным медикам при остановке дыхания будить его уколами длинных игл.Одно из первых научных описаний этого состояния дал в 1889 г. английский врач Р. Катон. У его пациента после значительной прибавки массы тела появились храп, выраженная дневная сонливость и остановки дыхания во сне. После публикации в конце 1830-х гг. знаменитого романа Ч. Диккенса «Посмертные записки Пиквикского клуба» за этим состоянием прочно укрепился неофициальный термин «пиквикский синдром».
Уже в XX в. были впервые описаны особенности дыхания во сне, а с 1965 г. в медицинскую практику вошло полисомнографическое исследование, ставшее «золотым стандартом» диагностики целого спектра нарушений сна. Наконец, в 1970-е гг. появилось понятие «синдром апноэ» в качестве описания одного из вариантов нарушений дыхания во сне (Principles and Practice of Sleep Medicine…, 2011). С тех пор это заболевание широко изучается, однако дискуссии относительно механизмов его развития, диагностики и способов лечения не утихают до сих пор
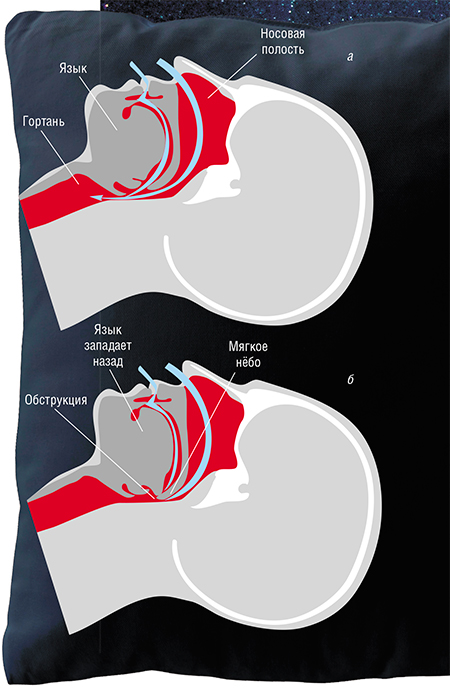 Но иногда результат оказывается катастрофическим, и просвет сужается значительно, вплоть до полной обструкции дыхательных путей. Провоцирующими факторами служат, прежде всего, ожирение, курение, употребление алкоголя (особенно непосредственно перед сном) и снотворных препаратов, а также острые воспалительные заболевания носоглотки, аллергические реакции и т. д. Кроме того, хроническое сужение просвета верхних дыхательных путей наблюдается при различных врожденных и приобретенных патологиях. Например, при аномалиях в строении лицевого черепа, наличии очагов хронического воспаления (в том числе при хроническом тонзиллите), заболеваниях нервной и мышечной систем, характеризующихся слабостью мышц, расширяющих глотку.
Но иногда результат оказывается катастрофическим, и просвет сужается значительно, вплоть до полной обструкции дыхательных путей. Провоцирующими факторами служат, прежде всего, ожирение, курение, употребление алкоголя (особенно непосредственно перед сном) и снотворных препаратов, а также острые воспалительные заболевания носоглотки, аллергические реакции и т. д. Кроме того, хроническое сужение просвета верхних дыхательных путей наблюдается при различных врожденных и приобретенных патологиях. Например, при аномалиях в строении лицевого черепа, наличии очагов хронического воспаления (в том числе при хроническом тонзиллите), заболеваниях нервной и мышечной систем, характеризующихся слабостью мышц, расширяющих глотку.
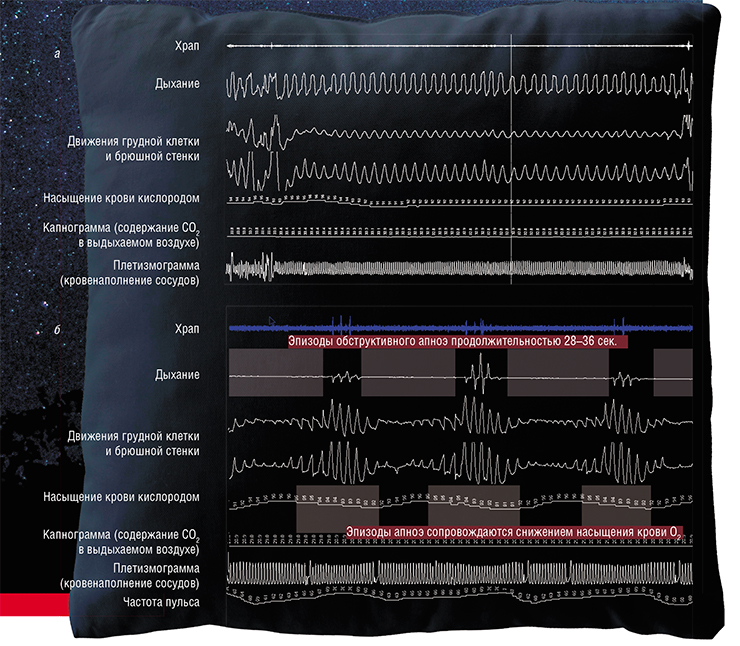
Остановка дыхания во сне сопровождается громким храпом, снижением содержания в крови кислорода (гипоксемией) и накоплением углекислого газа (гиперкапнией). В ответ включаются защитные реакции, направленные на возобновление дыхания и восстановление уровня насыщения крови кислородом, что обычно сопровождается частичным или, реже, полным пробуждением. В результате структура сна нарушается, что приводит к повышенной сонливости в дневное время, утомляемости, падению работоспособности и концентрации внимания, ухудшению памяти.
Но среди осложнений СОАС не только нейрокогнитивные нарушения. Вышеописанные механизмы также провоцируют развитие сердечно-сосудистых заболеваний, прежде всего артериальной гипертензии и инсульта, сахарного диабета 2-го типа и др.
Считается, что после 30 лет каждый пятый человек постоянно храпит во сне. Этот звуковой феномен, возникающий вследствие вибрации мягких тканей верхних дыхательных путей, может быть предвестником и одним из основных симптомов тяжелой патологии – синдрома обструктивного апноэ во сне, связанного с коллапсом верхних дыхательных путейСемилетний мониторинг российских пациентов с артериальной гипертензией показал, что в случае, если эти больные имеют еще и СОАС, риск развития у них нарушений сердечного ритма возрастает в 4 раза, а частота госпитализации и риск развития нарушений углеводного обмена – в 3 раза (Korostovtseva, Sviryaev, Zvartau et al., 2011; Коростовцева, 2013). При инсультах встречаемость апноэ во время сна достигает 71 %, при этом у трети пациентов регистрируются тяжелые нарушения дыхания (Seiler, Camilo, Korostovtseva et al., 2019). В острой фазе болезни у таких пациентов чаще наблюдается ухудшение состояния, у них медленнее восстанавливаются функции головного мозга, что требует более длительной госпитализации.
Так что синдром обструктивного апноэ по праву можно назвать мультидисциплинарной медицинской проблемой, требующей внимания врачей разных специальностей и индивидуального подхода к каждому пациенту.
Как поставить диагноз
Сложная картина заболевания привела к тому, что в последние годы для его диагностики все чаще используют фенотипический подход (фенотип – это совокупность всех признаков и свойств организма), в рамках которого выделяют различные клинические варианты СОАС. Для этого проводится комплексная оценка всех показателей, начиная от жалоб больного, клинических проявлений болезни и результатов объективных методов обследования до генетических и конституциональных особенностей, образа жизни и сопутствующих заболеваний. Этот подход, соответствующий критериям персонализированной медицины, призван подобрать для каждого конкретного пациента наиболее адекватный метод лечения и/или профилактики.
Все клинические проявления синдрома апноэ во сне делят на две основные группы: дневные и ночные. Наиболее специфичными для постановки диагноза являются ночные симптомы, в первую очередь храп и остановки дыхания, порой сопровождающиеся ощущением удушья, а также частые пробуждения. Но должны настораживать и жалобы на плохое самочувствие (сонливость, головную боль, усталость, повышенную утомляемость) в дневное время, хотя такие симптомы встречаются и при многих других заболеваниях.
«БИОРАСКАН»: СДЕЛАНО В РОССИИ Испытания на базе Национального медицинского исследовательского центра им. В. А. Алмазова биорадиолокационной системы «БиоРАСКАН», разработанной в лаборатории дистанционного зондирования МГТУ им. Н. Э. Баумана, показали, что с ее помощью можно выявить нарушения дыхания во время сна с чувствительностью до 70 %. У всех обследуемых оценка степени тяжести патологии совпала с результатами стандартного полисомнографического исследования.В ходе исследований были разработаны алгоритмы для определения структуры сна по биорадиолокационным сигналам и изменчивости ритма сердца и двигательной активности, которые впоследствии будут внедрены в стандартные портативные диагностические системы для мониторинга электрокардиограммы и артериального давления. Сейчас также апробируется портативная версия специализированного биорадиолокатора для выявления и профилактики различных нарушений сна
Выраженность дыхательных нарушений обычно оценивают по величине индекса «апноэ-гипопноэ», т. е. по числу эпизодов полных и неполных остановок дыхания в течение одного часа сна. Выделяют три степени тяжести заболевания: легкую (5—14,9 эпизодов), среднюю (15—29,9 эпизодов) и тяжелую (более 30 эпизодов). При этом широко обсуждается необходимость учета других показателей для адекватной оценки тяжести патологии. К примеру, что важнее – частота остановок дыхания или их продолжительность? Какой параметр обладает большей прогностической ценностью – число эпизодов падения концентрации кислорода в крови или глубина этого падения? Что в большей степени определяет риск осложнений – частота кратковременных пробуждений или изменение спектральных характеристик электроэнцефалограммы? На эти и многие другие вопросы на сегодня нет однозначных ответов.
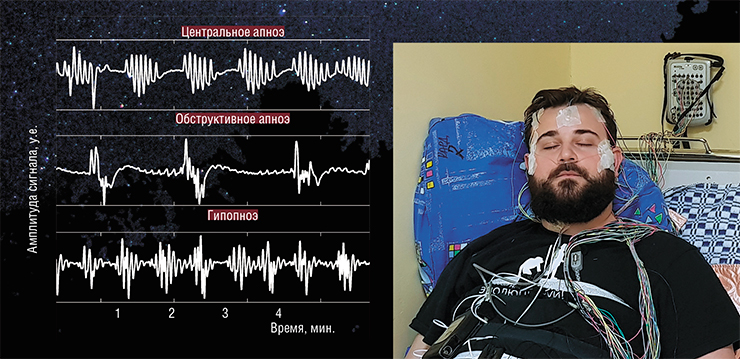
Диагноз СОАС подтверждается при проведении инструментального полисомнографического исследования, включающего синхронную регистрацию храпа, активности головного мозга, тонуса жевательных мышц и мышц нижних конечностей, потока вдыхаемого воздуха и т. п. К настоящему времени разработаны более простые и менее затратные методы диагностики, при которых число регистрируемых параметров существенно меньше. Особый интерес вызывают бесконтактные приборы, основанные на методе биорадиолокации, которые можно использовать для длительного мониторинга сна и в домашних условиях.
В России, в лаборатории дистанционного зондирования Московского государственного технического университета им. Н. Э. Баумана, была разработана биорадиолокационная система «БиоРАСКАН» с непрерывным сигналом и ступенчатой частотной модуляцией для определения нарушений дыхания во время сна. Система успешно прошла апробацию (Алехин, Татараидзе, Анищенко, 2013). В настоящее время проходит испытания портативная версия прибора: широкое использование компактных, относительно недорогих устройств могло бы значительно повысить уровень и доступность диагностики нарушений сна.
От теннисного мяча до скальпеля
Лечение СОАС зачастую требует применения комбинации различных терапевтических методов. Но во всех случаях показаны общие профилактические мероприятия, особенно эффективные при легких формах болезни, а также при обычном, неосложненном храпе. К примеру, одно лишь снижение массы тела на 10 % приводит к уменьшению индекса «апноэ-гипопноэ» в среднем на четверть. Положительно действуют отказ от курения, ограничение употребления алкоголя, снотворных препаратов и транквилизаторов, а также любых лекарств с миорелаксирующим действием, которые могут воздействовать на тонус мышц верхних дыхательных путей.
Положительный эффект может дать тренировка мышц языка, мягкого неба и гортани, а также коррекция нарушений прикуса. Еще одна важная деталь – положение тела во время сна. Так, если остановки дыхания чаще возникают при лежании на спине, то наиболее доступным методом избегания этой позы служит закрепление на спине объемного предмета (например, теннисного мяча).
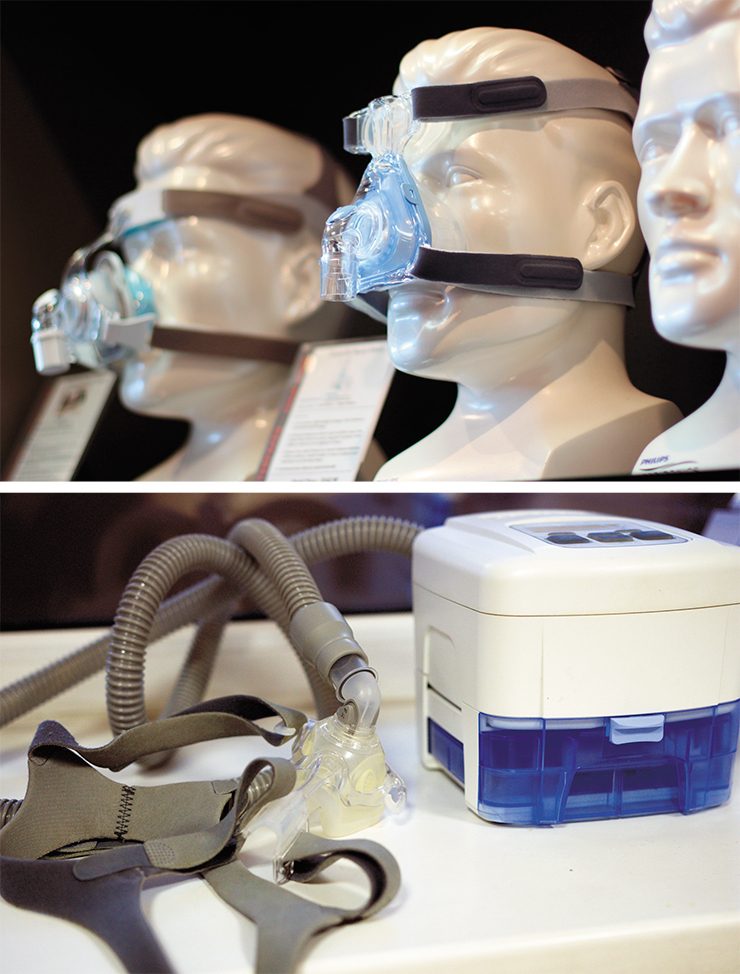
Наиболее эффективным и безопасным терапевтическим методом лечения СОАС является СРАР(СИПАП)-терапия (Sullivan et al., 1981). Механизм ее действия прост: если в дыхательных путях пациента создать избыточное положительное давление, это будет препятствовать их спадению во время сна. Для этого используются портативные компрессоры, которые нагнетают воздух в дыхательные пути через специальную маску, присоединенную к дыхательному контуру. Рекомендуемое время процедуры – не менее пяти часов за ночь. В большинстве случаев улучшение отмечается уже в течение первых дней и недель терапии.
Все большее распространение получают и внутриротовые устройства («удерживатели языка» и «выдвигатели нижней челюсти»), которые расширяют просвет верхних дыхательных путей за счет изменения положения языка и нижней челюсти. Однако эти устройства должны изготавливаться индивидуально и только после консультации опытного специалиста-ортодонта.
К радикальным методам лечения относится хирургическая коррекция: реконструктивная хирургия носа, направленная на восстановление носового дыхания, оперативные вмешательства на мягком небе, подъязычной кости и ее мышечном аппарате и др., вплоть до уменьшения объема языка. Однако все эти операции имеют ряд противопоказаний. Отдельно упомянем различные варианты операций на органах желудочно-кишечного тракта у людей с крайне выраженным ожирением, которым не помогли обычные методы терапии.
Проклятье «короткой головы»
Нарушениями дыхания во сне страдает не только человек, но и наши меньшие братья. Исследования различных фенотипических вариантов этой патологии у животных перспективны для более глубокого понимания механизмов ее возникновения и оценки эффективности методов лечения.
В первую очередь речь идет о домашних питомцах, объединенных в группу брахицефалов («короткоголовых»): бульдогах, шарпеях, боксерах, пекинесах, мопсах, шпицах, персидских и гималайских кошках и др. Всех этих животных отличают врожденные аномалии черепа и верхних дыхательных путей – генетически обусловленное уродство, отобранное и поддерживаемое человеком.
Относительное укорочение лицевого черепа, узкие ноздри и носовые ходы, недоразвитие гортани, иногда – вторичное изменение трахеи… Все эти и другие подобные анатомические особенности увеличивают сопротивление вдыхаемому потоку воздуха и служат причиной так называемого брахицефалического синдрома, который выражается в обструкции дыхательных путей, развитии вторичных острых и хронических инфекций и отеке мягких тканей, что еще больше усугубляет нарушения дыхания. В результате с течением времени у животных возникает хроническая дыхательная недостаточность. В ряде случаев она осложняется правосторонней сердечной недостаточностью, симптомы которой проявляются не только во сне, но и во время бодрствования, и усиливаются при физических нагрузках и стрессе, в жаркую погоду.

Чем больше выражены краниоцефальные аномалии и выше «породистость» животного, тем больше риск развития брахицефалического синдрома и его неблагоприятных последствий, включая частые потери сознания и даже внезапную смерть на фоне кажущегося благополучия. Неудивительно, что представители таких пород, особенно крупных, отличаются короткой продолжительностью жизни.
По данным голландских ученых, изучивших свыше 1,7 тыс. чистопородных боксеров, не более половины этих типичных представителей брахицефалических пород с аномальным строением черепа и верхних дыхательных путей доживают до десятилетнего возраста (van Hagen, Ducro, van den Broek et al., 2005)Как и человеку, домашним питомцам можно помочь. Правда, практически только хирургическими методами коррекции, включая операции на крыльях носа, изменение просвета ноздрей и носовых ходов, укорочение мягкого неба. В крайних случаях ветеринары прибегают даже к трахеостомии – созданию временного или постоянного соединения полости трахеи с окружающей средой.
Кстати сказать, у английских бульдогов – популярной экспериментальной модели для изучения нарушений дыхания – ожирение и избыточная масса тела не являются, в отличие от человека, факторами риска возникновения болезни. Развивающийся у них СОАС связан именно с краниоцефальными аномалиями.
Интересной моделью синдрома ночного апноэ, связанного с ожирением, служат карликовые свиньи (мини-пиги) с большой массой тела. У них, в отличие от стройных собратьев, отмечаются храп, беспокойный сон с повышенной двигательной активностью, остановки дыхания и пробуждения во время сна (Lonergan, Ware, Atkinson et al., 1998). Ожирение существенно усугубляет нарушения дыхания и у ряда других брахицефалических пород. Опыт ветеринаров показывает, что ограничение объема и калорийности потребляемой пищи у этих животных, как правило, приводит к увеличению продолжительности жизни.
«Альтернативной» моделью для изучения механизмов развития остановок дыхания и их последствий служат водоплавающие и ныряющие животные и птицы. Возникающие у них при апноэ реакции – увеличение числа эритроцитов и повышение уровня гемоглобина – носят приспособительный характер и направлены на сохранение энергии и кислорода во время ныряния (Шерешков, Шумилова, Январев, 2010).
Интересно, что, хотя строение верхних дыхательных путей приматов сходно с человеческим, случаи развития у них СОАС в природе не зарегистрированы: их удалось вызвать лишь частыми инъекциями коллагена в язычок, язык и боковые стенки глотки (Philip, Gross, Taillard et al., 2005).

Как показывают многочисленные исследования, нарушения дыхания во сне широко распространены не только у человека, но и у животных. Как правило, они сопровождаются развитием «букета» заболеваний, прежде всего сердечно-сосудистой системы. А расхожее мнение о том, что храп мешает только окружающим, но не самому храпящему, может приводить к недооценке тяжести состояния и, соответственно, препятствовать своевременной диагностике и лечению этого далеко не безобидного заболевания.
Наличие храпа, а тем более остановок дыхания во сне, служит тревожным сигналом, указывающим на необходимость консультации со специалистом. В наши дни практикуются различные методы лечения этой патологии, которые должны подбираться индивидуально с учетом клинической картины, данных обследования и сопутствующих заболеваний. Но всем без исключения пациентам с нарушениями дыхания во сне показан самый простой и безопасный метод – изменение образа жизни.
Литература
Алехин М. Д., Анищенко Л. Н., Журавлев А. В. и др. Исследование диагностической информативности биорадиолокационной пневмографии в бесконтактном скрининге синдрома апноэ во сне // Медицинская техника. 2013. № 2. С. 36–38.
Агальцов М. В. Нарушения дыхания во сне: современное состояние проблемы // Артериальная гипертензия. 2014. № 20(3). С. 201–211.
Бочкарев М. В., Коростовцева Л. С., Фильченко И. А. и др. Жалобы на нарушения дыхания во сне и факторы риска сердечно-сосудистых заболеваний в регионах России: данные исследования ЭССЕ-РФ // Российский кардиологический журнал. 2018. № 6. С. 152–158.
Древаль А. В., Мисникова И. В., Губкина В. А. и др. Оценка распространенности нарушений дыхания во сне у лиц с различными нарушениями углеводного обмена // Сахарный диабет. 2013. № 1(58). С. 71–77.
Дубинина Е. А., Коростовцева Л. С., Ротарь О. П. и др. Взаимосвязь нарушений дыхания во сне, эмоциональных жалоб и антропометрических показателей (результаты скринингового опроса жителей Санкт-Петербурга) // Российский кардиологический журнал. 2014. № 11(115). С. 31–37.
Татараидзе А. Б., Анищенко Л. Н., Коростовцева Л. С. и др. Радиолокация анализирует сон // Природа. 2015. № 11. С. 60–64.
Чазова И. Е., Литвин А. Ю. Синдром обструктивного апноэ во время сна и связанные с ним сердечно-сосудистые осложнения // Российский кардиологический журнал. 2006. № 1(57). С. 75–86.
Работа выполнена при поддержке РФФИ (грант № 18-29-02013) и гранта Президента РФ для государственной поддержки ведущих научных школ РФ (НШ-5508.2018.7)