Мужское бесплодие: Кто виноват, и Что делать?
Биологическая эволюция – это естественный процесс, который шел, идет и будет идти на Земле, пока существует жизнь. Чтобы стать победителем в эволюционной гонке, нужно выполнить основную задачу любого живого организма – передать свои гены новому поколению. И здесь немного грустной статистики: сегодня каждая пятая-шестая пара в мире сталкивается с такой проблемой, как бесплодие. И как счастливое наступление беременности является результатом усилий двух людей, так и в отношении невозможности иметь детей соблюдается гендерный паритет: в противовес классическим представлениям в половине случаев бесплодия в паре ответственность лежит на мужчине
В современном мире проблема бесплодия затрагивает не менее 50—80 млн человек (Imamovic Kumalic, Pinter, 2014). Согласно оценкам, число бесплодных пар в Европе достигает 15 %, а в России – 19 %. Если же значение этого параметра превышает 20 %, то бесплодие уже считается демографической проблемой страны.
Еще не так давно принято было считать, что если в семье нет детей, то в этом «виновата» женщина, ей и надо проходить медицинское обследование. Сейчас же мы абсолютно уверены, что мужской фактор в семейном бесплодии составляет до 50 %. Об этом говорит ВОЗ, Американское общество репродуктивной медицины, Европейское общество урологов. Эти данные известны, но в силу российского менталитета до сих пор первой должна идти обследоваться женщина. И она идет, чего не всегда можно сказать о ее партнере.
А теперь немного справочной информации. Согласно современным представлениям, беременность у абсолютно здоровых людей должна наступать в течение года. Это очень важный момент, потому что к врачам на прием часто приходят пары и говорят: «Доктор, мы планируем детей, но у нас не получается». И тогда начинаются вопросы: сколько лет-месяцев вы планируете, предохранялись ли раньше, есть ли нарушения репродуктивной функции? Основным критерием мужского бесплодия сегодня считаются патологические изменения в показателях спермограммы или других показателей семенной жидкости в сочетании с отсутствием зачатия в браке в течение 12 месяцев. Таким образом, если беременность за год не наступила, это должно стать веским поводом для глубокого медицинского обследования. И в половине таких случаев мы обнаруживаем «мужской фактор».
Стаж бесплодия – пять лет
Сперматогенез (развитие сперматозоидов) – процесс достаточно длительный, формально он занимает 74 дня, или приблизительно 3 месяца. Большое преимущество мужчин по сравнению с женщинами в том, что их фертильность плавающая: высокая плодовитость может понизиться вплоть до бесплодия, но возможен и обратный процесс, если будут созданы хорошие условия. Факторов, влияющих на мужскую фертильность, много: генетические аномалии, влияние окружающей среды, профессиональные вредности, заболевания. Отдельно стоит выделить образ жизни, включая социальные условия, потому что это именно тот фактор, на который может самостоятельно повлиять абсолютно любой человек.
И это не голословные утверждения. Приведем данные нашего собственного исследования, проводившегося в 2013—2015 гг. на выборке из более 900 мужчин, где 95 % составляли жители Новосибирска. Средний возраст пациентов был равен 34 годам, стаж бесплодия – 4,5—5 лет (Епанчинцева и др., 2016).
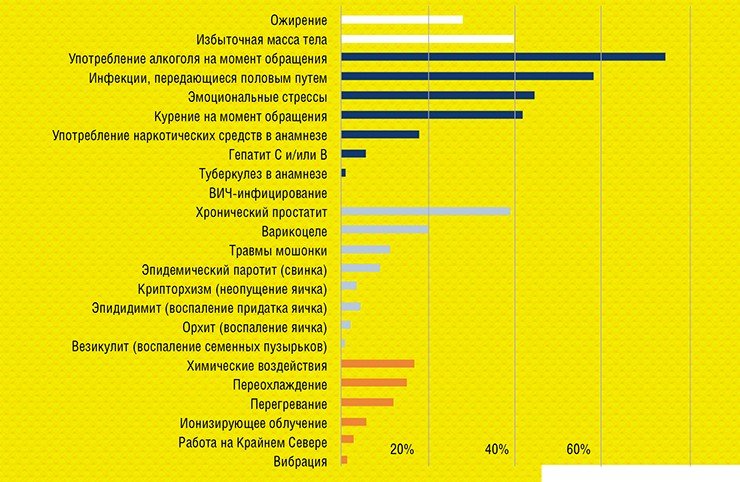
Проанализировав возможные факторы бесплодия, мы получили следующую картину. Вредные производственные факторы (перегревание, переохлаждение, ионизирующее излучение, вибрация и т. п.) были фактором риска менее чем у 20 % пациентов. Это связано с тем, что Новосибирск – мегаполис, где нет градообразующего предприятия, к примеру, химической промышленности, на котором было бы занято большинство населения.
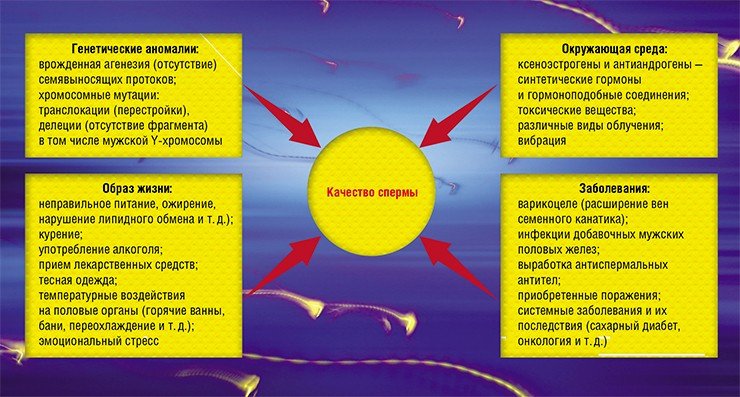
Разнообразные болезни, включая такие воспалительные процессы, как простатит, были обнаружены примерно у 40 % мужчин. Но вот неправильный образ жизни был характерен почти для 80 % обследуемых! Алкоголь, курение, избыточная масса тела… Все эти проблемы не врожденные, как тот же крипторхизм (неопущение яичка), – их мы создаем себе сами.
Важнейшим фактором бесплодия могут быть эмоциональные стрессы. Их испытывали около 44 % мужчин, которые приходили к нам на прием. Причем эта цифра явно занижена, потому что представителям сильного пола в принципе нелегко признаться в том, что они испытывают стресс.
Судя по результатам научных исследований, нервно-психические нагрузки действительно оказывают негативное влияние на сперму. Когда организм попадает в стрессовую ситуацию, ему уже не до размножения. Часто приходится слышать: «Вот, мол, у друзей тоже не получалось забеременеть, но съездили на море, отдохнули, и у них все получилось. Море – это так волшебно, может быть, нам тоже нужно туда съездить?». А дело ведь не в самом море, а в том, что люди «отключили» голову, вышли из всех социальных сетей и просто расслабились. И у сперматогенеза появилась возможность немного обновиться, да и было время заниматься сексом, это тоже важный момент.
Почему-то люди искренне уверены, что для наступления беременности достаточно заниматься сексом раз в месяц, в день овуляции. Недостаточно, желательно делать это 2—3 раза в неделю хотя бы для того, чтобы поддерживать нормальную работу мужской половой системы. Но если планируете детей, то не чаще, чем раз в день, иначе можно добиться обратного эффекта в виде снижения концентрации и качества сперматозоидов из-за слишком быстрого их обновления.
Чтоб не пил, не курил…
Следующая вредная привычка – курение: более 40 % наших пациентов курили. Если говорить про патофизиологию, то известно, что никотин обладает сосудосуживающим действием. При этом нарушается питание сперматогенного эпителия, из которого и формируются сперматозоиды, в результате чего последние получаются с дефектами или не получаются вообще. Самое удивительное в том, что о вреде курения вроде бы знают все, но это не останавливало наших пациентов, которые 5 лет безуспешно пытались стать отцами.
Все вышесказанное в полной мере относится и к употреблению алкоголя, которым «баловались» 75 % опрошенных. При этом когда начинаешь спрашивать об отношении к этому, то стандартный ответ: «Я же не алкоголик, употребляю, как все». Но что это значит: как все? Раз в день, в неделю, в месяц, в полгода? Допустим, раз в неделю. Хорошо, но тогда какой алкоголь? Пиво, вино, что-то более крепкое? Ответ: либо пиво, либо виски-коньяк (водку упоминают редко). И если пиво, то 1—3 л, если крепкий алкоголь – 100—300 мл.
А теперь вспомним, что сперматогенез идет около трех месяцев. И можно посчитать, сколько же алкоголя эти бедные неокрепшие сперматозоиды «принимают на грудь» за все время. Поэтому простого отказа от алкоголя зачастую оказывается достаточно, чтобы случилась беременность. Но при этом надо помнить, что недостаточно быть трезвенником только одну неделю перед овуляцией потенциальной матери. Это, конечно, тоже хорошо. Но чтобы полностью нивелировать воздействие такого фактора, требуется максимально сократить употребление алкоголя как минимум за три месяца до этого события. А еще лучше – в течение двух и даже трех циклов сперматогенеза, т. е. почти год.
Следующие на очереди – избыточная масса тела и ожирение. Об отношении в обществе к этому явлению свидетельствует «толстый» мужской манекен, на котором демонстрируется одежда для мужчин соответствующей комплекции. Манекены производят серийно для привлечения массового покупателя: никто не будет делать это ради одного покупателя из миллиона, даже из тысячи. Это значит, что ожирение уже не воспринимается как проблема, как патология.
Конечно, у каждого из нас есть свои конституциональные особенности: есть астеники, нормостеники, гиперстеники. Но вот реализация нашего потенциала – особый разговор, касающийся уже медико-социальных факторов: сколько мы едим, насколько активны и т. п. Путей влияния абдоминального ожирения на сперматогенез много: по опыту можно сказать, что затрагиваются все звенья сперматогенеза – нет ни одного показателя спермограммы, на который бы оно не действовало (Епанчинцева и др., 2015).

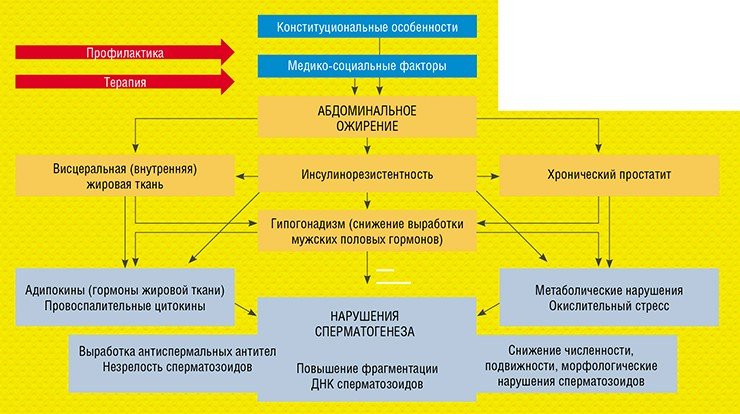
Когда такие пациенты приходят на прием, то работать с ними непросто. Супертаблеток для похудения нет, хотя есть препараты и хирургические вмешательства, которые могут в этом помочь, но без глобальной перестройки сложившегося образа жизни все они будут иметь только временный эффект. Самым эффективным методом является профилактика: когда в семье есть предпосылки к избыточной массе тела, то надо работать с детьми, подростками, чтобы они избежали проблем в будущем. И во взрослом состоянии сознательно к себе относиться: если за праздники вы прибавили 5 кг, то надо с ними бороться, а не считать, что если они равномерно распределились по телу, то все в порядке.
И, наконец, инфекции, передающиеся половым путем. К ним можно относиться по-разному, например, считать, их признаками настоящего мачо. Но лучше задуматься о том, что любое активное воспаление активирует и окислительный стресс, в результате чего происходит непосредственное повреждение сперматозоидов. В случае давнего заболевания могут запуститься перекрестные реакции между сперматозоидами и микроорганизмами, что провоцирует выработку антиспермальных антител. Результатом может стать бесплодие (Сухих, Божедомов, 2009; Gimenes et al., 2014).
Смотреть в корень
Что надо сделать, чтобы определить корни проблемы? Во-первых, сделать анализ спермы (эякулята), во‑вторых, сделать стандартные тесты на выявление генетических аномалий.
Что касается самой спермограммы, то важно не просто ее сделать, но сделать правильно, потому что анализ спермы согласно всем требованиям, как правило, делают только в клиниках ЭКО. В обычных клиниках можно найти спермоанализаторы неизвестно какого поколения, в том числе разрабатывавшиеся для крупного рогатого скота, с помощью которых можно определить факт присутствия или отсутствия сперматозоидов, но не их качество. Кстати сказать, неподготовленному человеку проанализировать спермограмму совершенно не под силу – этому надо специально обучаться.

Важный момент, который почему-то часто игнорируется, – период полового воздержания перед сдачей анализа. Не нужно специально воздерживаться неделю или месяц, ведь анализ делается для того, чтобы определить нарушения при вашем обычном образе жизни.
Что же видят эмбриологи, оценивая сперму? Нормальная сперма должна быть светлого, серо-молочного цвета, а вот, к примеру, красно-рыжий свидетельствует о примеси крови из-за воспалительного процесса или травмы. Это тревожный сигнал, на который надо сразу реагировать. Очень важна подвижность сперматозоидов и их количество. Например, если на спермограмме виден только один «живчик», то его можно использовать лишь на процедуре ЭКО+ИКСИ, когда его иголочкой «заведут» в яйцеклетку. В обычных же условиях шанса на оплодотворение нет.
 Если отсутствие беременности в течение года без контрацепции служит симптомом бесплодия, то как можно позиционировать метод прерывания полового акта? Это контрацепция или нет?
Если отсутствие беременности в течение года без контрацепции служит симптомом бесплодия, то как можно позиционировать метод прерывания полового акта? Это контрацепция или нет?
 Метод прерванного полового акта является одним из вариантов контрацепции. Но у него очень низкая надежность, поскольку какая-то часть спермы может начать выделяться уже с начала полового акта. Поэтому если семейная пара практикует этот метод контрацепции, и при этом беременность не наступает в течение 2—3 лет – это также повод задуматься. Кстати, год – это тоже с «запасом», если имеются какие-то небольшие нарушения фертильности. В идеале без контрацепции беременность должна наступить в течение первых 3 месяцев
Метод прерванного полового акта является одним из вариантов контрацепции. Но у него очень низкая надежность, поскольку какая-то часть спермы может начать выделяться уже с начала полового акта. Поэтому если семейная пара практикует этот метод контрацепции, и при этом беременность не наступает в течение 2—3 лет – это также повод задуматься. Кстати, год – это тоже с «запасом», если имеются какие-то небольшие нарушения фертильности. В идеале без контрацепции беременность должна наступить в течение первых 3 месяцев
Следующий анализ – оценка морфологии сперматозоидов по строгим критериям Крюгера, которая проводится лишь после специального окрашивания и с использованием микроскопа с большим увеличением. Последнее условие очень важно: только на таком микроскопе можно разглядеть и головки, и шейки, и хвостики, и все дефекты мужских половых клеток.
Дальше идет MAR-тест, с помощью которого можно определить интенсивность выработки антител к собственным сперматозоидам пациента. Когда таких антител много, они покрывают сперматозоиды как бы коконом, не давая им возможность проникнуть в яйцеклетку. Эти белки также способствуют слипанию сперматозоидов между собой, из-за чего последние не могут продвинуться дальше влагалища. Технически такой тест выглядит следующим образом: к сперме добавляют латексные шарики, и если сперматозоиды покрыты антителами, то шарики накроют их сверху, как панцирь. Если затронуто более половины всех сперматозоидов, поможет только ЭКО+ИКСИ.

Среди новых методов диагностики – HBA-тест. Известно, что сперматозоид, чтобы зайти в яйцеклетку, должен сначала за нее «зацепиться». С помощью этого теста проверяют способность сперматозоидов связываться с гиалуроновой кислотой – одним из основных компонентов окружения яйцеклетки. Делать это могут только полноценные сперматозоиды, благополучно прошедшие все этапы созревания.
Иммунологическая форма бесплодия лечится только с помощью «оплодотворения в пробирке». В более грустном варианте воспаление может приводить к склерозу тканей и одно- или двусторонней обструкции – непроходимости семявыносящих протоков. Это когда сперма есть, а сперматозоидов в ней нет. В этом случае пациенту предлагают биопсию: можно вырезать из яичка несколько фрагментов и поискать в них сперматозоиды. В случае удачи можно воспользоваться ЭКО+ИКСИ. Когда про такой метод рассказываешь пациенту, он всегда говорит: «А нельзя ли как-нибудь иначе?». Можно, если бы вы, 10 лет назад заболев гонореей, вылечили ее сразу, а не через полгода. А так выход один: биопсия или донорская спермаПоследний тест – определение уровня фрагментации ДНК, наследственной информации, содержащейся в сперматозоидах. Сперматозоид с фрагментированной (поврежденной) ДНК может быть подвижным и способным оплодотворить яйцеклетку, но результатом в конечном счете станет прерывание беременности на раннем сроке либо выкидыш. На сегодня получены достоверные данные, что уровень фрагментации ДНК действительно коррелирует с угрозой выкидыша (Robinson et al., 2012). И если раньше считалось, что роль «мужского фактора» заканчивается с наступлением у женщины беременности, то теперь мы знаем, что такой дефектный сперматозоид может спровоцировать ее неблагоприятный исход в будущем.
Что же делать? Обычно это именно тот вопрос, который возникает у любого, кто сталкивается с такой непростой проблемой, как бесплодие.
Во-первых, не откладывая на будущее, максимально ограничить воздействие всех факторов, негативно влияющих на сперму. Во-вторых, следить за временем. Если вы не предохраняетесь, а беременность не наступает в течение года, то не нужно думать, что каждый раз 50 млн сперматозоидов случайно поворачивают не в ту сторону. Нужно искать проблему: женщина идет к репродуктологу, мужчина – к андрологу.
И третье, что в наши дни достаточно легко сделать, это сдать сперму на анализ, и в случае ее «профпригодности» провести криоконсервацию. Доказано, что в возрасте двадцати лет сперма (да и яйцеклетки) лучше, чем в тридцать и тем более в сорок-пятьдесят. А современные технологии позволяют заморозить и сохранить половые клетки в течение многих лет. Такой «вклад на будущее» обычен для Европы, да и в России начинает набирать популярность. И если когда-нибудь у вас возникнут репродуктивные проблемы, вы сможете воспользоваться своей, а не донорской спермой или яйцеклетками, чтобы если и не выиграть, то хотя бы принять участие в гонке эволюции.
Литература
Епанчинцева Е. А. Медико-социальные факторы риска бесплодия у мужчин с ожирением // Андрология и генитальная хирургия. 2016. № 3. С. 47—53.
Епанчинцева Е. А., Селятицкая В. Г., Шеина Ю. И. Параметры эякулята у пациентов с абдоминальным ожирением // Андрология и генитальная хирургия. 2015. № 1. С. 88—93.
Сухих Г. Т., Божедомов В. А. Мужское бесплодие. М.: Эксмо, 2009. 240 с.
Gimenes F., Souza R. P., Bento J.C. et al. Male infertility: a public health issue caused by sexually transmitted pathogens // Nat. Rev. Urol. 2014. V. 11. N. 12. Р. 672—687.
Imamovic Kumalic S., Pinter B. Review of clinical trials on effects of oral antioxidants on basic semen and other parameters in idiopathic oligoasthenoteratozoospermia // Biomed Res Int 2014. doi: 10.1155/2014/426951.
Robinson L., Gallos I. D., Conner S. J. et al. The effect of sperm DNA fragmentation on miscarriage rates: a systematic review and meta-analysis // Hum Reprod. 2012. V. 27. N. 10. P. 2908—2917.