Тяжелая ноша. Ожирение как медицинская проблема
Пусть говорят, что хорошего человека много не бывает. Пусть срывают аплодисменты шоу энергичных толстушек. Пусть множатся магазины с модной одеждой для «больших людей», а на подиумах появляются модели, отличающиеся приятными округлостями от стандартных «вешалок». Все равно, сегодня невинное замечание: «Как вы поправились!» – для большинства, особенно – женского, будет звучать: «Как вы сегодня плохо выглядите!» И, по сути, такое восприятие не совсем ошибочно, ведь во многих случаях избыточный вес сопровождается букетом тяжелых сопутствующих заболеваний...
…Излишний вес — он словно бес,
Он цепко держит наши органы в осаде,
А также виден он и спереди, и сзади,
Чтоб он исчез, излишний вес!
Ю. И. Визбор
Вся медицинская общественность согласна с тем, что ожирение можно назвать неинфекционной эпидемией современной цивилизации. В первую очередь это утверждение относится к промышленно-развитым странам, для населения которых характерно высококалорийное питание и малоподвижный образ жизни.
Медицинские проблемы, связанные с избыточным весом, возникают примерно у половины европейцев. В Соединенных Штатах, лидирующих по числу тучных людей, ожирение является причиной около 300 тыс. смертей в год, а расходы на лечение последствий ожирения превышают расходы на лечение последствий курения и алкоголизма. В современной России ожирение также можно рассматривать как одну из «болезней развитого общества».
Однако достаточно большая часть населения с избыточной массой тела либо с уже развившимся ожирением считает свое состояние нормой. Более того, многие, в том числе и некоторые врачи, расценивают эту проблему скорее как косметическую, нежели медицинскую.
А ведь ожирение не только само по себе является хронической болезнью, но и напрямую связано с развитием многих других тяжелых заболеваний. Так, согласно эпидемиологическим данным, риск умереть у людей, индекс массы тела (ИМТ) которых превышает 32 кг/м2, в два-три раза выше, чем у тех, чей индекс равен 19 кг/м2 (при ИМТ более 40 кг/м2 он увеличивается уже в 12 раз!).
Один белый, другой бурый
Процесс поступления калорий в организм и их расходование определяются множеством факторов: генетических, эндокринных, поведенческих, а также условиями среды обитания индивидуума. Чтобы оценить вклад каждого фактора, нужно сначала понять, что представляет собой сама жировая ткань и каковы ее функции в организме.
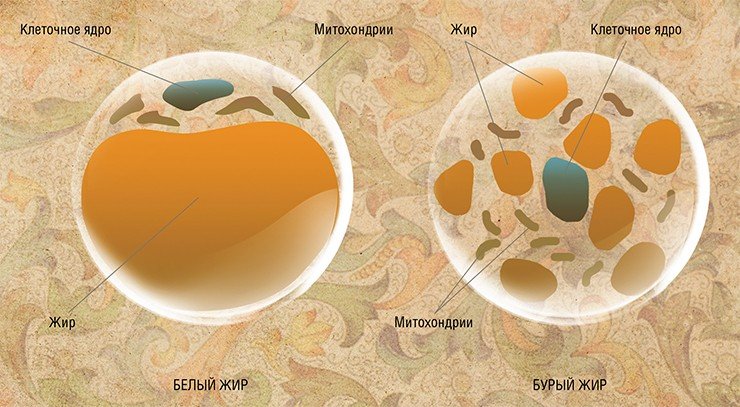
Жировая ткань представляет собой совокупность особых клеток – адипоцитов, которые располагаются группами в рыхлой волокнистой соединительной ткани. Жировая ткань бывает двух видов – белая и бурая.
Состоящий из более мелких клеток бурый жир является своего рода обогревателем, который включается, когда нужно быстро «нагреть» жизненно важные органы. Бурого жира много у мелких грызунов, для которых из-за энергетически невыгодного соотношения поверхность/объем характерен напряженный энергетический баланс, а также у впадающих в спячку животных. Что касается человека, то бурый жир отмечается в заметных количествах лишь у детей первого года жизни.
Клетки бурой жировой ткани богаты особыми β-3-адренорецепторами, которые участвуют в процессах термогенеза (выделения тепла) и липолиза (расщепления жира). Предполагается, что нарушение работы или уменьшение числа этих рецепторов может играть определенную роль в развитии ожирения.
В клетках белой жировой ткани практически все пространство занято большим пузырьком жира. Основные отложения белой жировой ткани у человека находятся под кожей и в брюшной полости (в большом сальнике), а также в забрюшинном пространстве, где они служат опорой для внутренних органов.
Вес недостаточный: ИМТ менее 18,5 кг/м2.
Вес нормальный: ИМТ от 18,5 до 25.
Вес избыточный: ИМТ более 25, но менее 30.
Ожирение I ст.: ИМТ более 30, но менее 35.
Ожирение II ст.: ИМТ более 35, но менее 40.
Ожирение III ст.: ИМТ более 40, но менее 45.
Ожирение IV ст.: ИМТ более 45 кг/м2.
ИМТ не пригоден для оценки состояния части спортсменов (например, тяжелоатлетов, культуристов), беременных и кормящих женщин, а также хрупких пожилых людей
Различают два типа ожирения: центральное (абдоминальное) – с преимущественным формированием жирового депо в брюшной полости (характерен для мужчин) и периферическое — с отложением жира преимущественно под кожей (чаще встречается у женщин). Именно с первым типом ожирения и связано большинство проблем со здоровьем: сахарный диабет 2-го типа, гипертония, атеросклероз, метаболический синдром.
Ранее считалось, что число жировых клеток остается неизменным в течение жизни. Однако сейчас выделяют два основных периода, когда предшественники жировых клеток активно размножаются: эмбриональное развитие и половое созревание. Все остальное время жировая ткань может увеличиваться преимущественно благодаря гипертрофии, т. е. за счет увеличения размеров самих клеток. Однако у тучных людей число жировых клеток может расти даже в эти «неподходящие» периоды.
Эндокринный орган
 Вообще жировая ткань в организме выполняет помимо упомянутых массу полезных функций. Она служит теплоизолятором, участвует в водном обмене, в ней происходят процессы превращения углеводов в жиры и обратно, пассивное обезвреживание (депонирование) вредных веществ, накопление жирорастворимых витаминов (A, D, E). Но, пожалуй, самой малоизвестной для широкой публики является эндокринная функция жировой ткани. А ведь именно ее нарушения могут способствовать возникновению либо прогрессированию ожирения и сопутствующих ему заболеваний.
Вообще жировая ткань в организме выполняет помимо упомянутых массу полезных функций. Она служит теплоизолятором, участвует в водном обмене, в ней происходят процессы превращения углеводов в жиры и обратно, пассивное обезвреживание (депонирование) вредных веществ, накопление жирорастворимых витаминов (A, D, E). Но, пожалуй, самой малоизвестной для широкой публики является эндокринная функция жировой ткани. А ведь именно ее нарушения могут способствовать возникновению либо прогрессированию ожирения и сопутствующих ему заболеваний.
В жировых клетках происходит важный этап метаболизма (превращения) мужских половых гормонов (а именно – тестостерона) в женские (эстрогены). Скорость такого преобразования увеличивается с ростом жировых накоплений, особенно абдоминальных. Поэтому мужчины, страдающие ожирением, могут приобретать некоторые вторичные женские половые признаки и нарушения в мужской половой сфере.
Лептин – гормон, сигнализирующий в гипоталамус (отдел головного мозга) о количестве жировых депо, также производится преимущественно жировыми клетками. Он является частью сложной системы, регулирующей пищевое поведение и расходование энергии в организме, т. е. в конечном счете массу тела. Эффекты лептина распространяются и на другие эндокринные органы – щитовидную железу, надпочечники, половые железы, возможно, иммунную и вегетативную нервную системы.
У людей с ожирением редко регистрируется абсолютный дефицит лептина: в большинстве случаев уровень лептина у них повышен, но при этом наблюдается так называемая лептинрезистентность, т. е. отсутствие ответа клеток на гормональный сигнал. Поэтому терапия ожирения введением лептина практически не эффективна.
В жировой ткани вырабатывается большое число других гормонов, медиаторов и гормоноподобных веществ, участвующих в регуляции взаимодействия адипоцитов между собой и с другими клетками. Удачное вмешательство в такие процессы могло бы оказаться перспективным для лечения избыточного веса, но, к сожалению, современная медицина пока не может работать с такими тонкими регуляторными механизмами.
Жировая ткань не только сама является эндокринным органом, но и подвержена влиянию, в первую очередь, со стороны все той же эндокринной системы. Так, у подавляющего числа пациентов с ожирением выявляются многочисленные нарушения гормональной секреции. Иногда это явные эндокринные заболевания, такие как болезнь Иценко-Кушинга, синдром Кушинга, сахарный диабет 2-го типа, гипотиреоз. Однако зачастую подобные гормональные нарушения удается выявить только при углубленном обследовании.
Так, ранее считалось, что клетки бурого и белого жира одного происхождения. Однако американские исследователи под руководством Б. Шпигельмана выяснили, что клетки бурого жира являются производными дифференцировки клеток-предшественников скелетных мышц. Выбор пути развития общей клетки-предшественника происходит под действием цинксодержащего белка PRDM16. Теоретически с помощью этого фактора можно превратить в бурый жир «стволовые» клетки мышц, располагающиеся на периферии взрослого мышечного волокна.
Кроме того, Ю. Цэн и его коллеги обнаружили вещество, способствующее увеличению в организме числа клеток бурого жира. Им оказался фактор роста BMP7 – один из цитокинов, применяющийся для лечения повреждения костей и хронической почечной недостаточности. Взрослые мыши, которым был введен BMP7, практически не набирали вес даже при высококалорийном питании.
Несмотря на достигнутые результаты, идея «подстегнуть» метаболизм путем формирования в организме дополнительного депо бурых жировых клеток, возможно, не так хороша, как кажется на первый взгляд. Ведь, судя по еще одной публикации Science, трансгенные мыши со сниженной температурой тела прожили намного дольше отведенного природой срока. Отсюда возникает вопрос: а стоит ли дополнительно «подогревать» себя с помощью бурого жира, чтобы прожить стройным короткую жизнь?
Наиболее выраженным и часто встречающимся гормональным нарушением у лиц с ожирением является гиперинсулинемия – повышение уровня инсулина в крови. В свою очередь высокий уровень инсулина стимулирует аппетит, повышенное потребление пищи и нарастание массы тела. Возникает порочный круг.
Очевидно, что в ситуациях, когда ожирение непосредственно связано с конкретными эндокринными заболеваниями, гормональная терапия необходима и эффективна. Однако в большинстве случаев четко идентифицировать конкретные эндокринные отклонения трудно, а терапевтически воздействовать на них с целью снижения массы тела – практически невозможно.
Ожирение в наследство?
Ответственность за развитие ожирения у человека может лежать на многочисленных генах, определяющих ход обменных процессов в организме. Однако, как правило, речь идет лишь о вероятности развития ожирения под действием определенных внешних факторов. «Генетическое» ожирение, обусловленное мутацией в одном определенном гене, встречается редко. Полиморфизм (варианты мутаций) подобных генов чаще всего способствует развитию сахарного диабета 2-го типа и других эндокринных заболеваний.
Ожирение может развиваться вследствие мутаций в генах, которые кодируют белки сигнальной системы, вовлеченной в регуляцию количества энергии, запасаемой в виде жира в организме. Примером могут служить нарушения в цепи: лептин—гипоталамус—меланокортин—снижение потребления пищи.
Так, редким генетическим синдромом является врожденный дефицит лептина, когда в адипоцитах синтезируется измененный белок, который не выделяется клетками и, соответственно, не выполняет своих сигнальных функций. Это тот нечастый случай, когда введение лептина в организм эффективно для лечения ожирения.
Наиболее часто при ожирении отмечаются мутации генов, имеющих отношение к метаболизму меланокортина – гормона, передающего информацию о насыщении. В подобных случаях ожирение возникает в результате переедания, поскольку организм не получает сигнала о достаточном накоплении энергии в виде жира в клетках.
Можно привести еще примеры генетически детермированного ожирения, но следует подчеркнуть, что эволюционно сложившаяся генетическая программа человека, позволяющая ему выживать при недостатке питания, сегодня не всегда способна адекватно реагировать на условия окружающей среды, богатой легкодоступной высококалорийной пищей (особенно типа fast-food). И хотя точную причину развития ожирения у конкретного пациента далеко не всегда удается выявить, можно утверждать, что избыточный вес появляется тогда, когда потребление энергии в течение длительного времени превышает ее затраты.
Органы в осаде
В эффективной терапии любого заболевания главным является четкое определение ее целей. Для пациентов с ожирением важно достигнуть не идеальной массы тела (ИМТ <25) и красивой фигуры, а оптимального веса, когда симптомы либо риск развития сопутствующих заболеваний значительно уменьшаются.
Первые симптомы сопутствующих ожирению заболеваний обычно появляются еще до 40 лет, складываясь к 50 годам в определенную картину. Наиболее угрожающей для жизни является сердечно-сосудистая патология: при ИМТ > 30 кг/м2 даже при отсутствии других факторов риска частота инсульта и инфаркта удваивается.
С ожирением, особенно абдоминальным, достоверно связана артериальная гипертония. Данные многочисленных исследований показывают, что среди лиц с ожирением эта патология встречается почти в три раза чаще, чем у худых людей. Вообще наличие ожирения абдоминального типа, для которого характерна повышенная концентрация «плохого» холестерина, является наиболее неблагоприятным прогностическим фактором. Это сочетание вместе с артериальной гипертензией и резистентностью к инсулину (дополненное в настоящее время еще рядом симптомов) получило название метаболического синдрома. Каждый из этих симптомов сам по себе является фактором риска инсульта и инфаркта, а их сочетание, разумеется, ускоряет развитие и прогрессирование атеросклероза, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
 Еще одна распространенная патология – болезни вен нижних конечностей – может развиваться при абдоминальном ожирении из-за увеличения внутрибрюшного давления. Сопутствующая метаболическому синдрому патология свертывающей системы крови в свою очередь значительно увеличивает риск не только артериальных, но и венозных тромбозов и тромбоэмболий.
Еще одна распространенная патология – болезни вен нижних конечностей – может развиваться при абдоминальном ожирении из-за увеличения внутрибрюшного давления. Сопутствующая метаболическому синдрому патология свертывающей системы крови в свою очередь значительно увеличивает риск не только артериальных, но и венозных тромбозов и тромбоэмболий.
Грозной патологией, сопутствующей ожирению, являются нарушения углеводного обмена, о которых не раз упоминалось выше. Избыточную массу тела имеют 80 % пациентов с сахарным диабетом: риск развития этой болезни при ИМТ > 35 кг/м2 увеличивается до ста раз.
Ожирение часто ассоциируется и с другими, менее известными, заболеваниями. Например, с синдромом апноэ сна (остановки дыхания во сне) – серьезной медицинской проблемой, чреватой летальным исходом. Поскольку избыточный вес увеличивает нагрузку на суставы ног, огромное число тучных людей страдают от раннего и тяжелого остеоартроза и подагры, что значительно снижает качество жизни.
Нарушения репродуктивной функции, повышенный риск некоторых онкологических заболеваний, заболеваний пищеварительного тракта, печени и поджелудочной железы, наконец, психологические проблемы, о которых можно говорить бесконечно, – вот далеко не полный список проблем, так или иначе связанных с избыточным весом.
Тяжело в лечении…
Если пациент решился на лечение ожирения, ему в первую очередь нужно понять, что быстрая и большая потеря массы тела, на которую он надеется, мало реальна, не дает стойкого результата, опасна, да и вообще не нужна! Ведь многие симптомы сопутствующих заболеваний устраняются при потере уже 5—10 % исходной массы тела. При этом появляется возможность уменьшить дозировку или вообще отказаться от использования некоторых лекарственных препаратов (например, при артериальной гипертонии, сахарном диабете). Поэтому во многих случаях нет нужды стремиться к «идеальному» весу – гораздо важнее сохранить его на нужном уровне.
Если избыточный вес не связан с определенным генетическим или эндокринным нарушением, то основным подходом к его коррекции всегда будут методы, способствующие достижению отрицательного энергетического баланса: низкокалорийные диеты и физические нагрузки. К сожалению, следовать этим простым и здравым рекомендациям могут далеко не все. Поэтому существуют также консервативные и оперативные методы лечения ожирения, на которых остановимся более подробно.
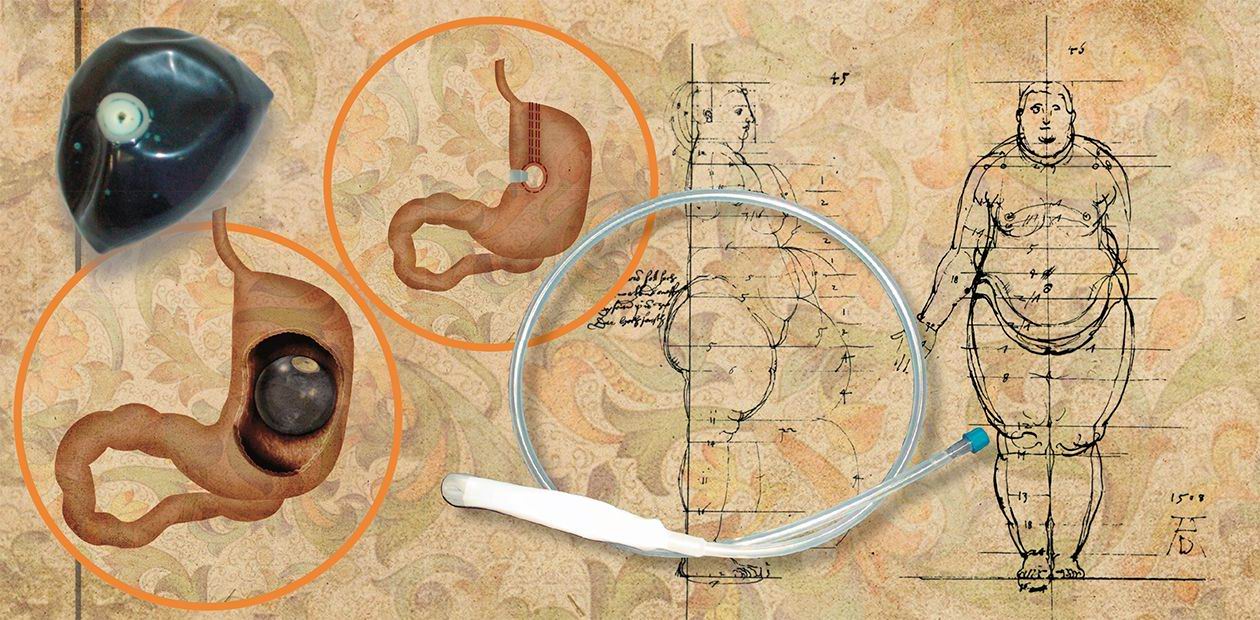
Во многих ситуациях наиболее эффективным оказывается хирургическое лечение. Основная цель подобных вмешательств – уменьшение объема желудка. Дело в том, что в его верхних отделах располагаются так называемые рецепторы насыщения, посылающие при наполнении желудка сигнал в центральную нервную систему. После оперативного лечения сигнал поступает при меньшем заполнении желудка. В результате у пациента вырабатывается новое пищевое поведение.
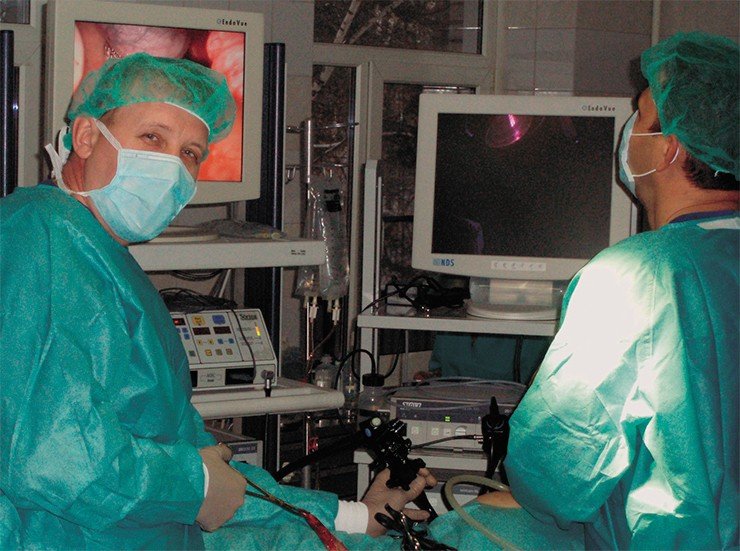
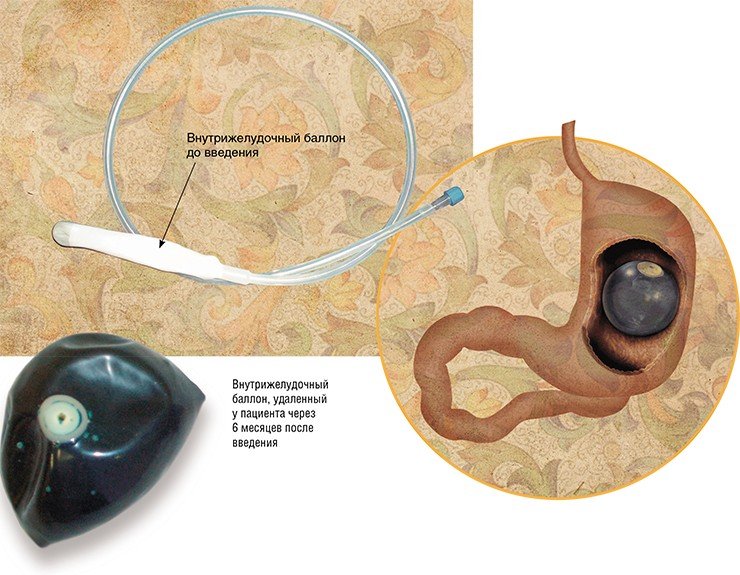
Наиболее щадящим инвазивным методом лечения избыточного веса является установка внутрижелудочного баллона. Эта методика показана пациентам с ИМТ от 30 до 40 кг/м2, когда хирургическое вмешательство считается преждевременным. Иногда баллоны используются для предварительной подготовки сверхтяжелых пациентов к оперативному лечению. В среднем баллон находится в желудке около полугода, при этом пациент теряет до трети избыточной массы тела (после извлечения баллона вес может восстановиться).
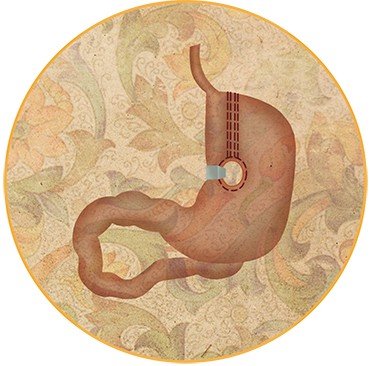
Более действенными являются хирургические методы, особенно для лиц с ожирением, не поддающихся обычному лечению. При ИМТ, равном 35—45 кг/м2, наиболее оптимальным методом лечения является операция по бандажированию желудка – созданию маленького «желудочка» из верхнего отдела желудка и наложение манжеты, регулирующей количество и скорость прохождения пищи в его нижележащие отделы.
При ИМТ, превышающем 50 кг/м2, предпочтение отдается гастропластике (изменению формы желудка без удаления его частей, например вертикальному прошиванию) и шунтирующим операциям. При этих вмешательствах размер желудка уменьшается необратимо. При шунтирующих операциях к тому же укорачивается часть тонкой кишки, где происходит всасывание питательных веществ. В результате уменьшается не только количество поступающей пищи, но и эффективность ее усвоения.
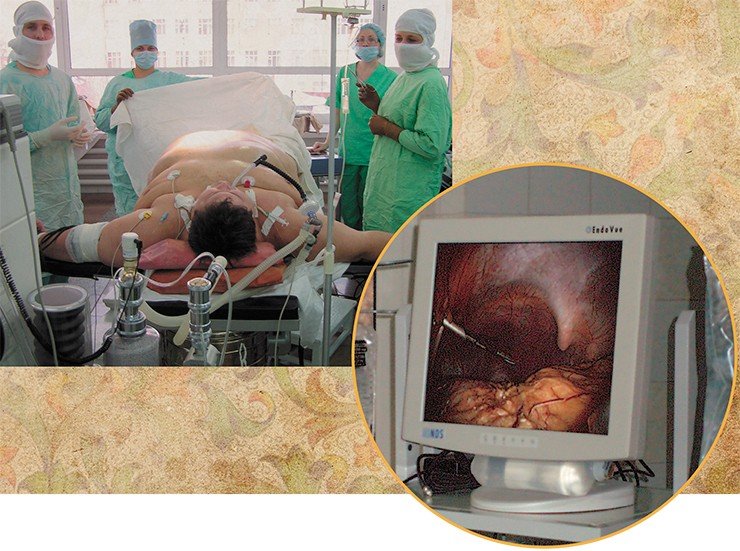
Разумеется, более радикальным методикам сопутствуют и большие осложнения, такие как нарушения пищеварения, дефицит витаминов и микроэлементов. Часть побочных эффектов можно корректировать специальными диетами и образом жизни. При этом несомненные положительные результаты оперативного лечения заключаются в том, что многие сопутствующие ожирению заболевания переходят в стадию длительной ремиссии. Многие пациенты отмечают также значительное уменьшение или исчезновение болей в суставах и одышки при движениях.
Говоря об ожирении, следует упомянуть и о пластических операциях – липосакции (удалении избыточных жировых отложений) и абдоминопластике (удалении жировых отложений вместе с излишками кожи). Они не относятся к методам лечения ожирения, но могут применяться для эстетической коррекции после потери достаточной массы тела.
Лечение ожирения, как и любое другое консервативное и хирургическое лечение, должно обязательно проводиться под наблюдением врача. Ведь при слишком медленной или, наоборот, слишком быстрой потере массы тела в лечебный процесс необходимо вносить корректировку, иначе это грозит пациенту множеством опасных для жизни осложнений. И сделать это может только квалифицированный специалист.
Только врач может объективно оценить эффективность проведенного лечения не с эстетической (к чему склонны многие пациенты), а с медицинской точки зрения. Ведь результаты лечения такой сложной и опасной патологии должны измеряться не потерянными килограммами, а качеством и продолжительностью жизни.
Литература
Ивлева А. Я., Старостина Е. Г. Ожирение — проблема медицинская, а не косметическая. — М., 2002. — 176 с.
Яшков Ю. И. О хирургических методах лечения ожирения. — М., 2006. — 48 с.
Sikaris K. A. The Clinical Biochemistry of Obesity // Clin Biochem Rev. — 2004. — V. 25, N. 3. — P. 165—181.
В публикации использованы фотографии из архива ЦНМТ ИХБФМ СО РАН