Проблема гипердиагностики в онкологии
Проблема гипердиагностики в онкологии не нова. Еще в 30—40-е гг. XX в. патологоанатомы обращали внимание на существование так называемых латентных опухолей щитовидной и предстательной желез, которые обнаруживались при вскрытии больных, умерших не от онкологического заболевания. Сейчас эта проблема приобрела новое значение в связи с развитием высокочувствительных диагностических технологий, с помощью которых стало возможным выявлять такие образования уже при жизни человека
 Гипердиагностика рака – обнаружение при скрининге или другом виде медицинского обследования новообразования, которое, имея все признаки злокачественной опухоли, при этом не прогрессирует и не приводит к смерти пациента, либо прогрессирует настолько медленно, что может не проявить себя клинически в течение жизни. При этом человеку фактически необоснованно ставят диагноз «рак», что может самым серьезным образом отразиться на образе и качестве его жизни. К тому же такой диагноз – источник неоправданно высоких показателей выживаемости больных раком предстательной или молочной железы.
Гипердиагностика рака – обнаружение при скрининге или другом виде медицинского обследования новообразования, которое, имея все признаки злокачественной опухоли, при этом не прогрессирует и не приводит к смерти пациента, либо прогрессирует настолько медленно, что может не проявить себя клинически в течение жизни. При этом человеку фактически необоснованно ставят диагноз «рак», что может самым серьезным образом отразиться на образе и качестве его жизни. К тому же такой диагноз – источник неоправданно высоких показателей выживаемости больных раком предстательной или молочной железы.
В целом проблема гипердиагностики относится не только к онкологии. Например, магнитно-резонансная томография головного мозга часто неожиданно выявляет некие не очень понятные отклонения от «нормы», которые клинически никак не проявляются, т. е. человека они не беспокоят. Такие случайные находки часто влекут за собой дополнительное обследование, с применением еще более чувствительных инвазивных методов диагностики, а иногда и ненужное лечение, вплоть до хирургического.
Гипердиагностика и последующее чрезмерное или вовсе ненужное лечение и связанные с ним риски – наиболее опасное последствие внедрения массового обследования населения или так называемой диспансеризации, которая набирает обороты в России. В западных странах программы скрининга для раннего выявления рака критически пересматривают и от некоторых из них просто отказываются.
Заболеваемость, выживаемость и смертность
Выявление клинически незначимых латентных (скрытых) раков возможно при наличии в популяции их значительного «резервуара». После первых случайных находок латентных новообразований был предпринят их целевой поиск, тщательное исследование органов и тканей во время вскрытия умерших от неонкологических заболеваний. В результате врачи и ученые получили информацию о частоте встречаемости латентного рака. Наиболее известные примеры относятся к раку предстательной и щитовидной желез.
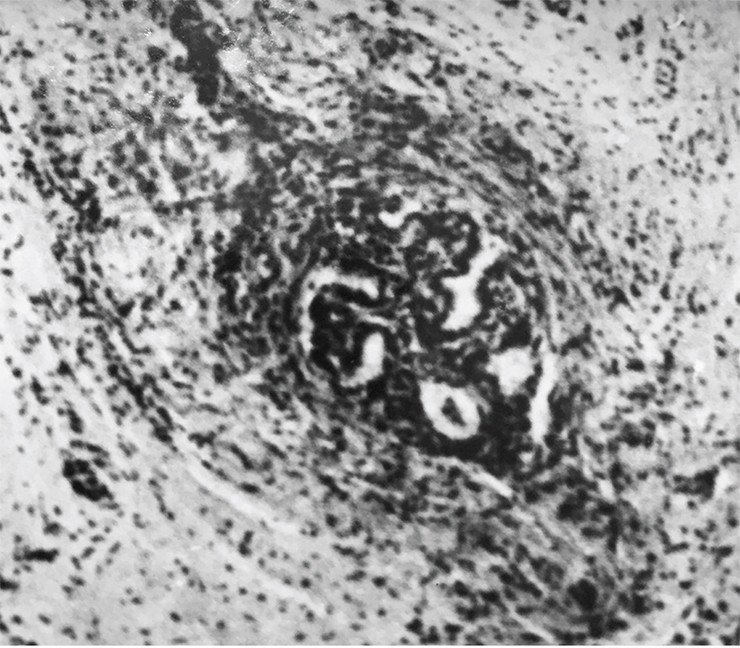 Папиллярная микрокарцинома щитовидной железы давно привлекла внимание патологов и клиницистов. Длительное наблюдение пациентов с диагнозом папиллярной микрокарциномы показало, что их продолжительность жизни не отличается от ожидаемой продолжительности жизни практически здоровых людей того же пола и возраста (Заридзе, 1973).
Папиллярная микрокарцинома щитовидной железы давно привлекла внимание патологов и клиницистов. Длительное наблюдение пациентов с диагнозом папиллярной микрокарциномы показало, что их продолжительность жизни не отличается от ожидаемой продолжительности жизни практически здоровых людей того же пола и возраста (Заридзе, 1973).
На основе данных, полученных при вскрытиях, можно предсказать частоту латентных раков в популяции и сравнить этот показатель с риском смерти от злокачественной опухоли того или иного органа. Латентный рак предстательной железы встречается очень часто: по данным разных авторов, он обнаруживается в 30—70 % случаев вскрытий мужчин старше 60 лет, умерших от неонкологических болезней (Breslow et al., 1977; Stamatiou et al., 2006). При этом популяционный риск умереть от рака простаты у мужчин в возрасте за шестьдесят всего 4 %.
Латентные раки щитовидной железы встречаются на вскрытии еще чаще, в 35—90 % случаев, а риск смерти от этой формы рака – всего 0,1 %. Клинически незначимый рак молочной железы может быть случайной находкой в 10—39 % случаев (Welch, Black, 2010), но риск смерти от этого заболевания не превышает 4 %. Таким образом, вероятность гипердиагностики этих заболеваний велика и по подсчетам составляет для рака простаты – около 90 %, рака щитовидной железы – 99 %, и рака молочной железы – 41—90 % (Harach et al., 1985; Welch, Black, 2010).
Судить о факте гипердиагностики крайне трудно в случае конкретного человека, но относительно легко – на уровне популяции: для этого надо сравнить статистические данные заболеваемости и смертности. Быстрый рост заболеваемости (или, точнее, выявляемости) той или иной формы рака в результате внедрения новых высокочувствительных методов диагностики при стабильной или уменьшающейся смертности указывает на возможность гипердиагностики. Например, в США рост заболеваемости раком щитовидной железы, почки, предстательной железы, молочной железы и меланомой кожи не только не сопровождался ростом смертности, но смертность от некоторых перечисленных форм рака даже снизилась (Welch, Black, 2010).
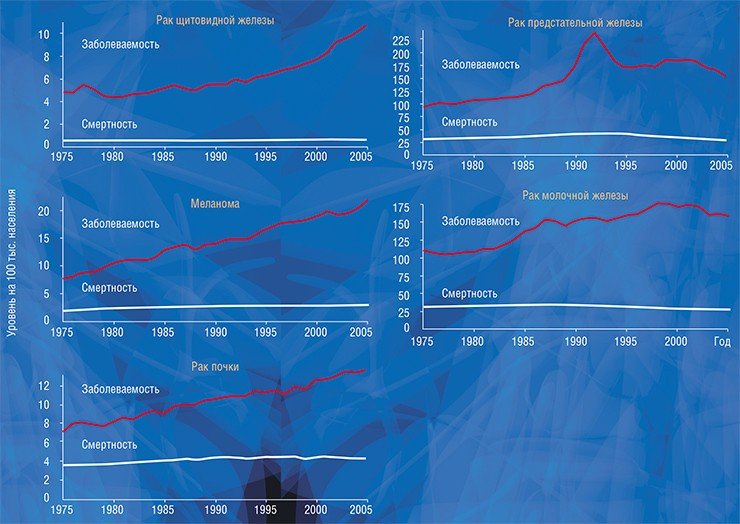
Американские авторы объясняют рост заболеваемости раком молочной железы гипердиагностикой, вызванной широким распространением маммографического скрининга, а предстательной железы – тестированием на простатический специфический антиген (ПСА). Анализ на ПСА, белковый маркер патологии предстательной железы, а не только рака, с 2014 г. не рекомендован к использованию в скрининговых программах из-за низкой специфичности и в результате гипердиагностики (Ibid). В то же время некоторое снижение смертности oт этих форм рака, по мнению тех же авторов, обусловлено не только прогрессом в лечении, но и ранней диагностикой клинически значимых опухолей.
Внутрипротоковый рак молочной железы in situ, до того как в 1980 г. получил распространение маммографический скрининг, встречался очень редко, составляя не более 2 % всех случаев рака молочной железы (Rosner et al., 1980). Но после внедрения скрининга выявляемость этой патологии резко выросла, составив к 2002 г. около 20 % случаев, диагностируемых на преинвазивной (ранней) стадии (Ernster et al., 2002), а применение магнитно-резонансной томографии увеличило эту цифру до 30 % (Kuhl et al., 2007).
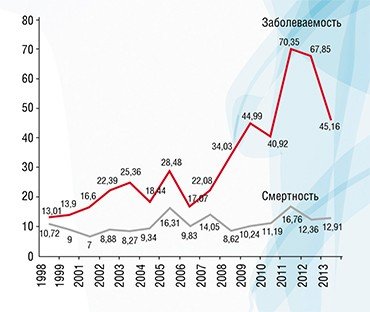 Рост заболеваемости раком щитовидной железы или, точнее, выявляемости клинически незначимых латентных образований – следствие широкого распространения ультразвукового исследования (УЗИ) органов шеи. Изучив динамику заболеваемости в развитых странах, исследователи из Международного агентства по изучению рака (МАИР) пришли к заключению, что в течение последних двух десятилетий количество случаев гипердиагностики рака щитовидной железы в двенадцати развитых странах достигло почти полумиллиона случаев: 470 тыс. мужчин и 9 тыс. женщин (Vaccarella at al., 2016). Рост заболеваемости раком почки тоже в большой степени объясняется распространением УЗИ – в этом случае органов брюшной полости. Так называемая онкологическая настороженность дерматологов и широкое применение диагностической процедуры дерматоскопии позволяет выявлять клинически незначимые меланомы кожи, динамика роста выявляемости которых в США отражает динамику роста частоты дерматоскопий.
Рост заболеваемости раком щитовидной железы или, точнее, выявляемости клинически незначимых латентных образований – следствие широкого распространения ультразвукового исследования (УЗИ) органов шеи. Изучив динамику заболеваемости в развитых странах, исследователи из Международного агентства по изучению рака (МАИР) пришли к заключению, что в течение последних двух десятилетий количество случаев гипердиагностики рака щитовидной железы в двенадцати развитых странах достигло почти полумиллиона случаев: 470 тыс. мужчин и 9 тыс. женщин (Vaccarella at al., 2016). Рост заболеваемости раком почки тоже в большой степени объясняется распространением УЗИ – в этом случае органов брюшной полости. Так называемая онкологическая настороженность дерматологов и широкое применение диагностической процедуры дерматоскопии позволяет выявлять клинически незначимые меланомы кожи, динамика роста выявляемости которых в США отражает динамику роста частоты дерматоскопий.
И во всех этих случаях нет оснований говорить о том, что изменилось влияние известных факторов риска рака, за счет которых может расти заболеваемость, хотя нельзя полностью исключить истинный рост заболеваемости, например, раком почки за счет распространения в популяции таких факторов риска, как избыточный вес и недостаток физической активности.
В России и в Америке – одна картина
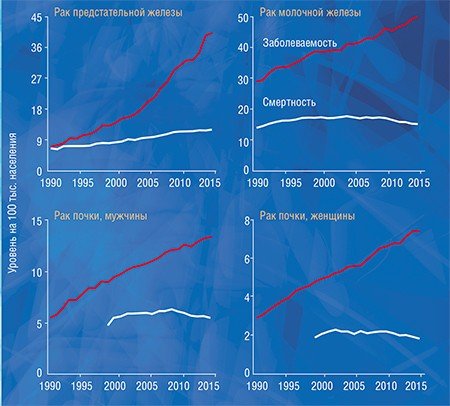 Чтобы понять, как влияет гипердиагностика на уровень заболеваемости раком в нашей стране, мы, используя данные статистики заболеваемости и смертности от рака, которые предоставили коллеги из МНИО им. П. А. Герцена, провели исследование, аналогичное американскому. Мы сравнили динамику заболеваемости меланомой, раком почки, предстательной, молочной и щитовидной желез с динамикой смертности от этих болезней и получили похожие результаты: резкий рост заболеваемости и незначительный рост смертности с дальнейшей стабилизацией или некоторым снижением.
Чтобы понять, как влияет гипердиагностика на уровень заболеваемости раком в нашей стране, мы, используя данные статистики заболеваемости и смертности от рака, которые предоставили коллеги из МНИО им. П. А. Герцена, провели исследование, аналогичное американскому. Мы сравнили динамику заболеваемости меланомой, раком почки, предстательной, молочной и щитовидной желез с динамикой смертности от этих болезней и получили похожие результаты: резкий рост заболеваемости и незначительный рост смертности с дальнейшей стабилизацией или некоторым снижением.
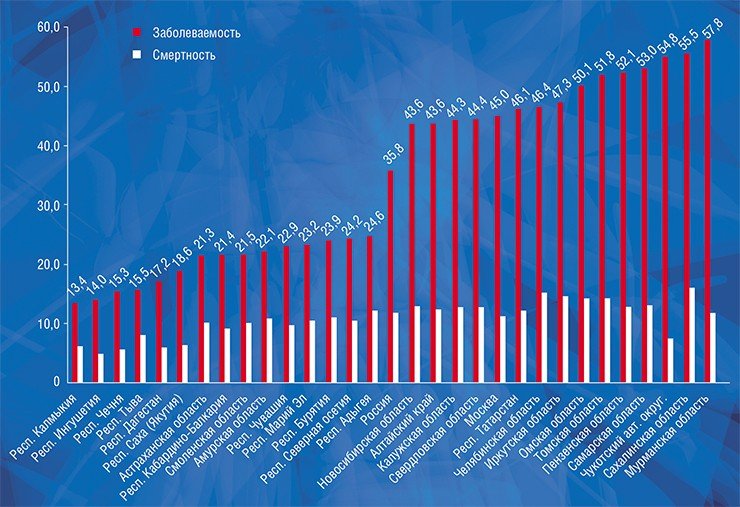
Существует колоссальная разница между показателями заболеваемости раком предстательной и щитовидной железы в разных регионах России, а разница по смертности при этом далеко не так ярко выражена. Мы выяснили, что у пациентов с раком предстательной и щитовидной желез заболеваемость достоверно коррелирует с выживаемостью, т. е. в регионах с высокой заболеваемостью наблюдается высокая выживаемость. Это говорит о том, что заболеваемость растет за счет роста выявляемости клинически незначимых образований, а высокий показатель выживаемости указывает на то, что продолжительность жизни этих пациентов была бы такой же и без лечения.
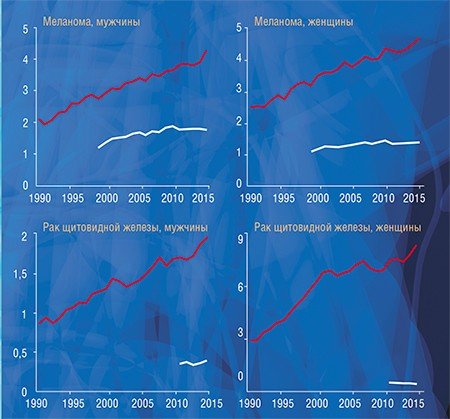 Как и в Америке, в России значительный рост заболеваемости раком за последние два десятилетия нельзя объяснить только ростом влияния известных или гипотетических факторов риска, а многократное увеличение разрыва между заболеваемостью и смертностью не может быть только следствием прогресса в лечении онкологических заболеваний. В эти годы и в нашей стране происходило широкое внедрение в практику высокочувствительных диагностических методов: ПСА, маммографии, УЗИ, компьютерной и магнитно-резонансной томографии, способных выявить латентные клинически незначимые новообразования.
Как и в Америке, в России значительный рост заболеваемости раком за последние два десятилетия нельзя объяснить только ростом влияния известных или гипотетических факторов риска, а многократное увеличение разрыва между заболеваемостью и смертностью не может быть только следствием прогресса в лечении онкологических заболеваний. В эти годы и в нашей стране происходило широкое внедрение в практику высокочувствительных диагностических методов: ПСА, маммографии, УЗИ, компьютерной и магнитно-резонансной томографии, способных выявить латентные клинически незначимые новообразования.
Что же делать? Одним из моментов должно стать изменение терминологии в отношении клинически незначимого, латентного рака. Нужно исключить из диагнозов слова «рак» или «карцинома» и принять термины, отражающие истинную биологическую природу этих образований. Такой терминологический прецедент в онкологии уже есть, это диагноз «интраэпителиальная дисплазия шейки матки».
Методом выбора ведения пациентов с бессимптомными, клинически незначимыми, латентными новообразованиями должен стать отказ от агрессивной терапии. Такая тактика позволит избежать ненужного, чрезмерного вмешательства, что, в свою очередь, предотвратит ухудшение качества жизни пациентов (сколько изуродовали мужчин на основании ПСА-тестирования!), а также приведет к сокращению расходов на лечение.
К сожалению, у нас пока нет точных критериев, биомаркеров для определения прогноза, позволяющих отличить клинически незначимые образования от тех, которые прогрессируют. Необходимо проведение комплексных исследований, включая молекулярные, клинические, эпидемиологические. Крайне необходимо создание регистра пациентов с клинически незначимыми образованиями, с последующим длительным наблюдением за ними.
Такие исследования уже ведутся. Есть программа под названием Grand Challenge CRUK, которая финансируется британским онкологическим исследовательским фондом Cancer Research UK. Цель работы группы ученых из Великобритании, Нидерландов и США – выявить биологические маркеры прогрессии внутрипротокового рака молочной железы. Изучаются образцы тканей, взятые во время операции у женщин с этим диагнозом, собирается клиническая информация о пациентках, наблюдается развитие заболевания и дается его прогноз.
Пока нет четких критериев, нет ответа на вопрос, когда лечить необходимо, а когда нужно просто наблюдать. Но врачи должны знать об этой проблеме и одной из своих профессиональных задач ставить предотвращение практики чрезмерного агрессивного лечения, способного навредить пациенту.
Литература
Заридзе Д. Г., Пропп Р. М. О маленьком раке щитовидной железы // Архив патологии. 1973. Т. XXXV, № 12. С. 24—27
Breslow N., Chan C.W., Dhom G. et al. Latent carcinoma of prostate at autopsy in seven areas. The International Agency for Research on Cancer, Lyons, France // Int. J. Cancer. 1977. V. 15. N. 20. P. 680—688.
Ernster V. L., Ballard-Barbash R., Barlow W. E. et al. Detection of ductal carcinoma in situ in women undergoing screening mammography // J. Natl. Cancer. Inst. 2002. V. 16. P. 94. P. 1546—1554.
Grand Challenge CRUK. https://www.cancerresearchuk.org/.../grand-challenge-award.
Harach H. R., Franssila K. O., Wasenius V. M. Occult papillary carcinoma of the thyroid. A «normal» finding in Finland. A systematic autopsy study // Cancer. 1985. V. 56. N. 1. P. 531—538.
Ivanov V. K., Kashcheev V. V., Chekin S. Y. et al. Radiation-epidemiological studies of thyroid cancer incidence in Russia after the Chernobyl accident (estimation of radiation risks, 1991-2008 follow-up period) // Radiat Prot Dosimetry. 2012. V. 151. P. 489—499.
Kuhl C. K. Current status of breast MR imaging // Part. Clinical applications. Radiology. 2007. V. 244. N. 3. P. 672—691. Review.
Rosner D., Weiss L., Norman M. Ultrasonography in the diagnosis of breast disease // J. Surg. Oncol. 1980. V. 14. P. 83—96.
Stamatiou K., Alevizos A., Perimeni D. et al. Frequency of impalpable prostate adenocarcinoma and precancerous conditions in Greek male population: an autopsy study // Prostate Cancer Prostatic Dis. 2006. V. 9. P. 45—49.
Vaccarella S., Franceschi S., Bray F. et al. Worldwide Thyroid-Cancer Epidemic? The Increasing Impact of Overdiagnosis // N. Engl. J. Med. 2016. V. 18.N. 375. P. 614—617.
Welch H. G., Black W. C. Overdiagnosis in cancer // J. Natl. Cancer Inst. 2010. V. 102. N. 5. P. 605—613.