Бездумный прием антибиотиков при COVID-19 чреват личным и глобальным бактериальным апокалипсисом
На дворе «ковид» – вирусная инфекция, а c прилавков аптек сметаются антибиотики. Судя по комментариям к новостям и постам в соцсетях, сами врачи зачастую прописывают антибиотик, а то и два, уже при первых симптомах ОРВИ. При этом согласно последним рекомендациям Минздрава по лечению COVID-19 антибиотикотерапия показана лишь в случае присоединенной бактериальной пневмонии. А профессор С. В. Яковлев (Сеченовский университет, Москва) предупреждает о недалеком будущем, где коронавирусную инфекцию могут затмить суперинфекции, вызванные лекарственно-устойчивыми штаммами бактерий
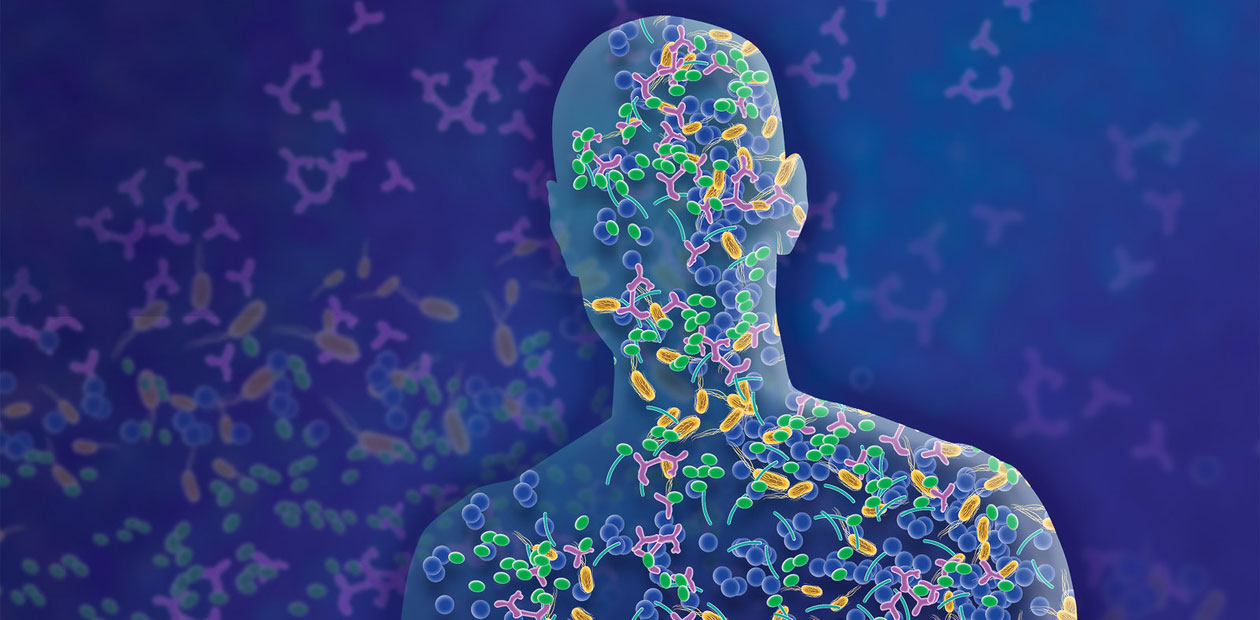
Давайте начнем издалека – с «микробного органа» человека, его микробиома. Это невидимое невооруженным глазом содружество микроорганизмов, живущих в организме человека, достигает суммарного веса в 2 кг и выше и исполняет ряд чрезвычайно многообразных и важных функций по поддержанию благополучия своего «хозяина».
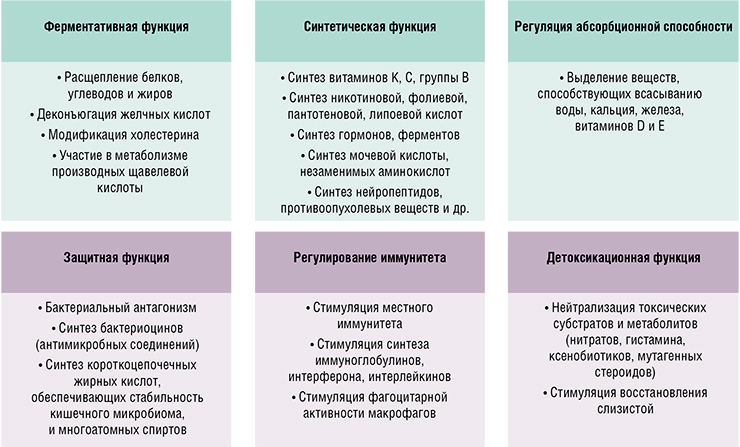
Больше всего мы наслышаны о кишечной микрофлоре, одна из главных задач которой – помощь в переваривании пищи. Однако этим ее функции далеко не исчерпываются – смотри рис. ниже. Впечатляет?
А ведь дружественные нам микроорганизмы обитают еще и на коже, в том числе рук (а мы их – дезинфектантами!), слизистой глаз и желчных протоков, ротовой полости и носоглотки, а также половых органов (к примеру, специфическая микробиота влагалища некоторых африканских женщин снижает риск их заражения ВИЧ). Бактерии обнаружены даже в мозге – правда, что они там делают, пока непонятно.
Что касается микробиоты дыхательных путей, то хотя та же Википедия утверждает, что бактерий в легких практически нет, в статье специалистов из Саратовского государственного медуниверситета им. В.И. Разумовского и британского Университета Лидс Тринити, опубликованной за год до начала нынешней пандемии, черным по белому написано: «Микробиота дыхательных путей является основным игроком в развитии воспаления слизистой оболочки, дифференцировке лимфоидной ткани, регулировании таких адаптивных ответов, как продукция IgA, функция эффекторных и регуляторных Т-клеток». Исследователи упоминают еще неясные механизмы, с помощью которых микробиота через ось «кишечник-легкое» формирует врожденный и приобретенный иммунный ответ, но не будем вдаваться в детали – идея ясна.
Здесь важно подчеркнуть, что у микробиома, как у луны, есть темная сторона: в случае тех или иных нарушений платить придется дорого. К слову, с «дисбактериозом», точнее, с дисбалансом кишечной микрофлоры знакомы все, а ведь эта патология, помимо неприятных симптомов, угрожает различными формами воспалительных процессов и развитием онкологических заболеваний. А в случае детей-аутистов подбор пищевого рациона в сочетании с коррекцией микрофлоры оказываются более действенными мерами, чем психотропные препараты. Что подтверждено на лабораторных мышах с пересаженной человеческой микрофлорой, у которых была обнаружена вполне четкая связь между составом бактерий кишечника и аутистическим поведением.
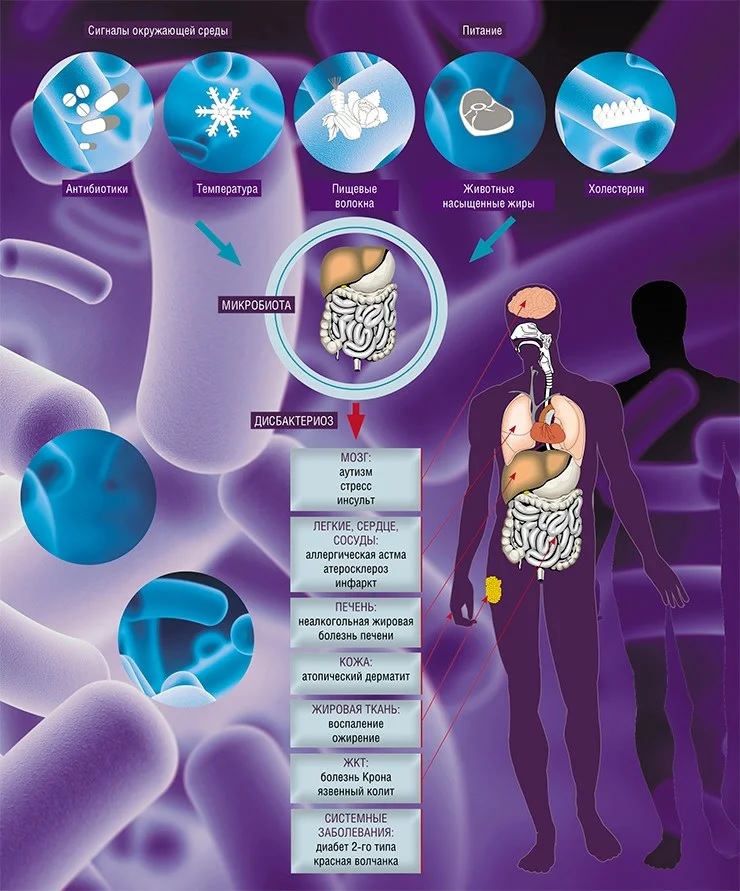
Можно привести еще не один подобный пример – они множатся день ото дня. Можно было бы рассказать об изменчивости микробиоты между странами и отдельными индивидуумами, о влиянии на нее нашего возраста и образа жизни… Но вернемся к нашим баранам, точнее – к антибиотикам или, по классификации ВОЗ, к антимикробным средствам. Под этими словами подразумеваются вещества природного и искусственного происхождения, способные уже в малых концентрациях подавлять рост и размножение или убивать бактерии (есть и противогрибковые антибиотики). Среди наших собственных микроорганизмов, конечно, имеются не только бактерии, но и вирусы, в первую очередь бактериофаги, нападающие на бактерий, грибки – от дрожжей до актиномицетов, и даже простейшие. Но все-таки в большинстве органов, к примеру, в том же кишечнике, лидируют именно бактерии.
Любая бактерия – это пусть и одноклеточный, но самостоятельный, сложно устроенный организм с полным набором внутриклеточных органелл, необходимых для поддержания жизнедеятельности и размножения. В отличие от наших клеток, бактерии имеют клеточную стенку; у них, как правило, отсутствуют характерные для высших организмов крупные мембранные органеллы (в том числе вместо компактного клеточного ядра у них обычно имеется единственная хромосома в цитоплазме), и т. п. В целом их клетки хотя и похожи на наши, но все же «чужие», с чуждым во многом метаболизмом, на который и нацеливается биологическое оружие. И это хорошо, так как в наших клетках для антибиотиков намного меньше мишеней.
Зато вирусы и бактерии отличаются друг от друга как небо и земля. В обычных условиях вирусные частицы, представляющие собой, по сути, просто хорошо упакованный генетический материал (ДНК или РНК), ведут себя как неживые образования – своего рода боевые нанороботы. Сами воспроизводиться они не могут, поэтому, взяв «на абордаж» подходящую живую клетку, переключают работу всех ее структур на синтез вирусных белков и нуклеиновых кислот, из которых формируется новое вирусное поколение. Здесь обычным антибиотикам просто не с чем бороться – разве что с самим заболевшим, включая его микробиом?
В качестве отступления нужно сказать, что чтобы остановить развитие вирусной инфекции, организму необходимо уничтожить собственные зараженные клетки, а это непростая задача. Современная противовирусная терапия направлена либо на стимуляцию иммунитета больного, либо на то, чтобы воспрепятствовать проникновению или воспроизводству патогена. К сожалению, вирусные «антибиотики», разрушающие сами вирусы, обычно настолько токсичны для клеток человека, что их нельзя использовать в клинической практике.
Все вышеизложенное преследовало одну цель: еще раз озвучить простую и хорошо известную истину, о которой сегодня почему-то забывают, что антибиотики не помогают при вирусной инфекции, будь то обычное ОРВИ или пандемичный ковид. Что касается «профилактического приема» антибиотиков при инфицировании SARS-CoV-2, то он намного увеличивает риск микробного дисбаланса у человека, борющегося с вирусной инфекцией. А как уже говорилось, та же кишечная микрофлора активно участвует в регуляции нашего иммунитета.
По понятным причинам проследить негативное действие антибиотикотерапии в условиях пандемии сложно, однако по словам# профессора Яковлева, президента Альянса клинических химиотерапевтов и микробиологов России, тому «есть два косвенных доказательства. Первое. Если мы посмотрим на ситуацию в европейских странах в апреле-мае, то одна из самых благополучных стран по летальности – Германия. В их рекомендациях, подготовленных для врачей в апреле этого года, написано, что необходимы только антикоагулянты, а эффективность остальных средств не доказана… Второе. Посмотрите на данные ВОЗ по количеству умерших и заболевших в Европе. В Испании, Италии, Франции сначала был пик в апреле-мае, потом спад до минимума. А теперь снова идет подъем заболеваемости, мы видим второй пик. Однако по летальности его нет. То есть, люди болеют, но не умирают в таком большом количестве. Почему? Врачи перестали делать глупости. Уже не используют хлорохин, гидроксихлорохин вместе с азитромицином. Не применяют комбинацию лопинавир+ритонавир и другие тяжелые неэффективные против коронавируса препараты с массой побочных действий. И не назначают антибиотики при вирусной пневмонии, что крайне важно».
Кстати сказать, в последних рекомендациях российского Минздрава четко указано, что «антибактериальная терапия назначается при наличии убедительных признаков присоединения бактериальной инфекции (повышение прокальцитонина более 0,5 нг/мл, лейкоцитоз > 10*109 /л, появление гнойной мокроты). Выбор антибиотиков и способ их введения осуществляется на основании тяжести состояния пациента, анализе факторов риска встречи с резистентными микроорганизмами (наличие сопутствующих заболеваний, предшествующий прием антибиотиков и др.), результатов микробиологической диагностики». И надо добавить, что признаки бактериальной инфекции фиксируются лишь в 10–15% случаев, тогда как превентивное лечение антибиотиками на сегодня получали около 70–90% больных COVID-19.
Опасность «профилактического приема» антибиотиков велика не только для самого потребителя, но для общества в целом. Бактерии быстро мутируют и быстро размножаются, а благодаря такому явлению, как горизонтальный перенос генов, устойчивость к антибиотикам может быстро распространиться как в вашем личном микробном «царстве», так и в человеческой популяции. Проблема «суперинфекций», вызванных штаммами со множественной лекарственной устойчивостью, растет с каждым годом: по данным ВОЗ ежегодно от таких инфекций уже сейчас умирает около 700 тыс. человек. Сколько таких бактерий станет после пандемии, специалисты предсказать затрудняются. Но если бесконтрольное применение антибиотиков и антисептиков будет продолжаться и дальше, то у нас возрастут шансы вернуться в «допенициллиновую» эру, когда любая травма или банальная на сегодня инфекция могла обернуться смертным приговором.