Тихий убийца атеросклероз. От теории – к практике
Сердечно-сосудистые заболевания справедливо называют эпидемией XX века: за последние десятилетия именно они стали главной причиной повышения уровня смертности в индустриально развитых странах, в том числе и в России, где от них ежегодно умирало около 1 млн 200 тыс. человек. К сожалению, в начале нового века ситуация практически не изменилась: и в наши дни сердечно-сосудистая «эпидемия» продолжает собирать обильный урожай
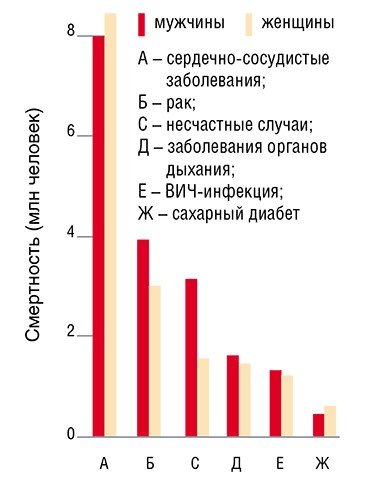 Сегодня в России смертность от сердечно-сосудистых заболеваний (ССЗ) в 2—4 раза выше, чем в западноевропейских странах, США, Канаде, Австралии, и пока, увы, наблюдается тенденция к ее дальнейшему росту. Во многих же экономически развитых странах в последние 30 лет, напротив, отмечается снижение смертности от ССЗ. Этот феномен, в первую очередь, связан с изменением образа жизни человека: отказом от курения, переходом к здоровому питанию и более высокой физической активности.
Сегодня в России смертность от сердечно-сосудистых заболеваний (ССЗ) в 2—4 раза выше, чем в западноевропейских странах, США, Канаде, Австралии, и пока, увы, наблюдается тенденция к ее дальнейшему росту. Во многих же экономически развитых странах в последние 30 лет, напротив, отмечается снижение смертности от ССЗ. Этот феномен, в первую очередь, связан с изменением образа жизни человека: отказом от курения, переходом к здоровому питанию и более высокой физической активности.
К группе ССЗ обычно относят ишемическую болезнь сердца, инсульт и поражение периферических артерий, поскольку у них общие факторы риска, хотя значимость последних может и различаться. Стоит отметить, что ведущая роль в развитии перечисленных заболеваний отводится атеросклерозу — хроническому заболеванию, при котором возникают изменения стенок кровеносных сосудов и нарушение их функций, в результате чего к тканям и органам поступает недостаточное количество кислорода (ишемия). В чем же причина этого грозного заболевания и можно ли бороться с беспощадным «тихим убийцей»?
Желтые, белые и ранимые
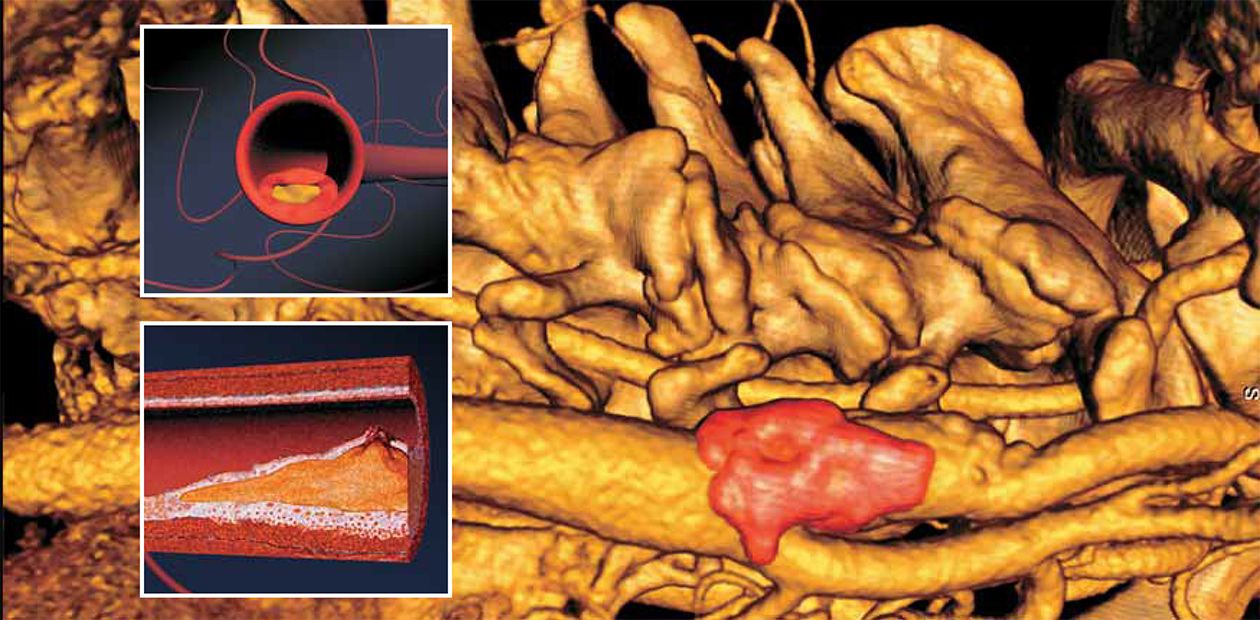
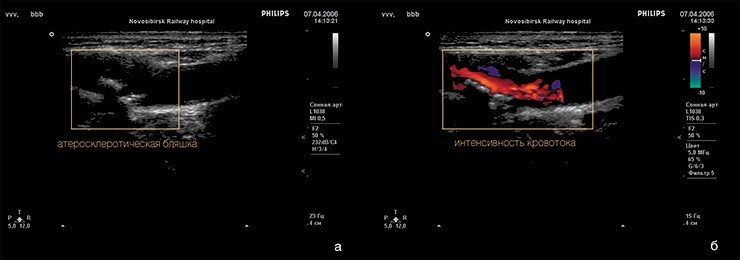
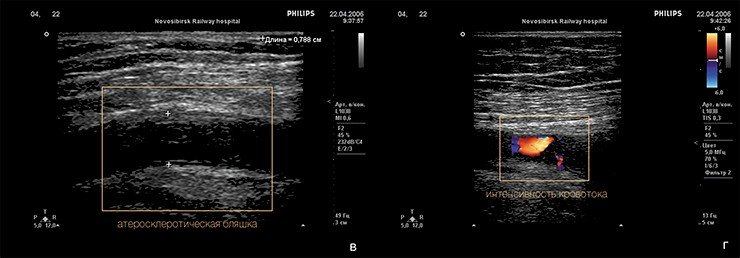
Морфологическим «носителем» атеросклероза являются так называемые атеросклеротические бляшки: плотные образования круглой или овальной формы, белого или желтовато-белого цвета, которые, возвышаясь над поверхностью внутренней оболочки сосудов, суживают их просвет. Наиболее часто фиброзные бляшки обнаруживаются в брюшной аорте и в отходящих от нее ветвях, а также в артериях сердца, мозга, почек, нижних конечностей, сонных артериях и др.
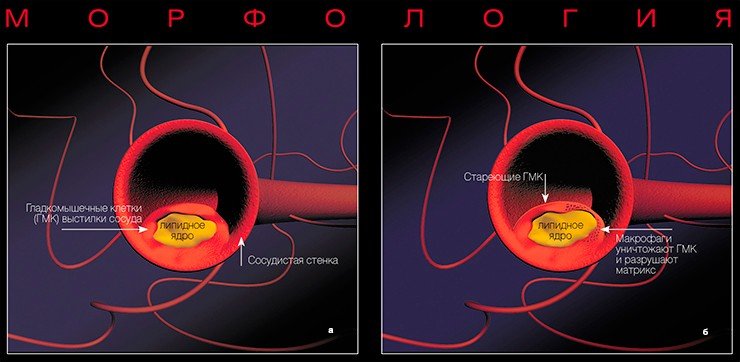
На ранних этапах бляшка представляет собой тонкую соединительнотканную капсулу, в которой содержится много липидов. Это так называемые желтые, или ранимые, бляшки. Последнее название очень точно, поскольку тонкая оболочка этих бляшек может быть повреждена в результате действия как гемодинамических факторов (перепадов давления в сосуде), так и особых белков, вырабатывающихся клетками иммунной системы, которые находятся вблизи оболочки капсулы.
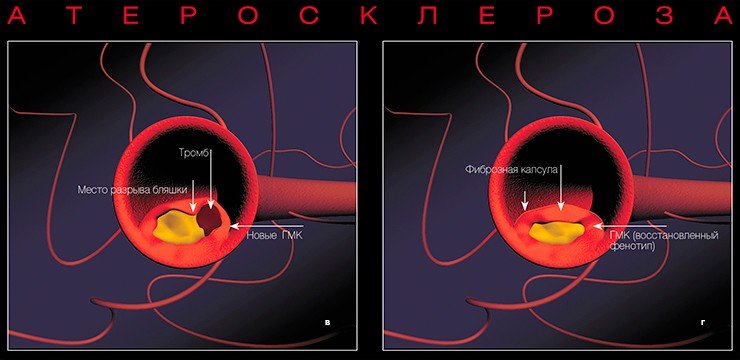
При разрыве капсулы освободившиеся жировые субстанции вступают в контакт с тромбоцитами, клетками крови, что приводит к немедленному формированию тромба. Кроме того, биологически активные субстанции, выделяемые тромбоцитами, могут вызвать спазм коронарной артерии. Вследствие чего развивается острый коронарный синдром — нестабильная стенокардия или инфаркт миокарда, в некоторых случаях вызывающий внезапную смерть.
В результате некроза (омертвения) глубоких слоев стенки сосуда может формироваться аневризма, т. е. выпячивание стенки. Нередко кровь отслаивает внутреннюю выстилку сосуда от среднего слоя, и тогда возникают так называемые расслаивающие аневризмы. Подобные осложнения чреваты риском разрыва или самой аневризмы, или стенки сосуда.
При разрыве атеросклеротической бляшки биологически активные субстанции, выделяемые тромбоцитами, могут привести к спазму коронарной артерии — и тогда развивается нестабильная стенокардия (мелкоочаговый инфаркт миокарда при пристеночном тромбозе коронарной артерии) или крупноочаговый инфаркт миокарда. Иногда вследствие омертвления глубоких слоев стенки сосуда формируется аневризма (выпячивание), что может приводить к разрыву стенки. Все эти процессы могут вызвать внезапную смертьНа поздних стадиях развития фиброзные бляшки представляют собой плотные образования с прочной соединительнотканной капсулой и относительно низким содержанием липидов — так называемые белые бляшки. Вызывая выраженное (на 75 % и более) сужение коронарной артерии, они, таким образом, являются морфологическим субстратом стабильной стенокардии напряжения. Разрыв плотной фиброзной капсулы белой бляшки также не исключен, однако в случае с желтой бляшкой такая возможность более очевидна.
Завершающей стадией атеросклероза является атерокальциноз, когда происходит обызвествление — отложение солей кальция в фиброзные бляшки.
Таким образом, осложнения атеросклероза могут быть как острыми, так и хроническими. Выпячиваясь в просвет кровеносного сосуда, атеросклеротическая бляшка способствует сужению (стенозу) просвета (стенозирующий атеросклероз). Поскольку формирование бляшки процесс достаточно медленный, в зоне кровоснабжения этого сосуда возникает хроническая ишемия. Хроническая сосудистая недостаточность сопровождается кислородным голоданием, дистрофическими и атрофическими изменениями в органе, а также разрастанием соединительной ткани.
Острые осложнения атеросклероза обусловлены спазмом сосудов, возникновением тромбов и других закупоривающих тел — эмболов. Закупорка сосудов, сопровождающаяся острой сосудистой недостаточностью (острая ишемия), ведет к развитию инфарктов органов, таких как инфаркт миокарда, гангрена конечности и др. Иногда может наблюдаться разрыв аневризмы сосуда со смертельным исходом.
Виноват холестерин?
В настоящее время популярна теория, в соответствии с которой атеросклероз рассматривается как реакция на повреждение сосудистой стенки, причем в качестве наиболее важного повреждающего фактора выступает холестерин — жирорастворимое вещество, относящееся к классу стероидов, которое присутствует во всех тканях животного организма.
Еще в конце прошлого столетия было обнаружено, что в зонах атеросклеротического поражения стенки сосуда концентрация холестерина возрастает вдвое по сравнению с нормой. Экспериментально удалось показать, что добавление этого вещества в кормовой рацион кроликов приводит к образованию повреждений аорты, напоминающих атеросклеротические повреждения сосудов человека.
Так была сформулирована инфильтрационная теория происхождения атеросклероза. Суть ее сводится к тому, что основным моментом в этом заболевании является первичная холестериновая инфильтрация внутренней оболочки артерий — липоидоз — с последующим развитием соединительной ткани (склероза).
Холестерин в крови циркулируют в виде белково-липидных комплексов, куда входят триглицериды, фосфолипиды и белки. Два основных холестерин-переносящих класса — так называемые липопротеиды низкой плотности (ЛПНП) и липопротеиды высокой плотности (ЛПВП) — выполняют различные функции. Первые взаимодействуют со специфическими рецепторами клеточных мембран, в результате чего происходит транспортировка холестерина в клетки периферических тканей. Вторые, напротив, при контакте с клеточными мембранами способны «забирать» у них избыточный холестерин и транспортировать его обратно в печень, где холестерин разрушается с образованием желчных кислот.
У больных атеросклерозом концентрация и время пребывания липопротеидов низкой плотности в плазме крови нарастают, при этом некоторые из этих липопротеидов подвергаются перекисному окислению, становясь особенно опасными. Последние обладают прямым повреждающим действием, вызывая разрушение эндотелия стенки сосудов, и взаимодействуют с факторами свертываемости крови, способствуя тромбообразованию.
Этим данным соответствуют результаты многочисленных эпидемиологических исследований, согласно которым уровень холестерина, содержащегося в липопротеидах высокой плотности, находится в обратной зависимости от наличия ишемической болезни сердца, что может быть использовано для выявления риска ее развития.
Благодаря тому значению, которое в наше время придается ранимым (желтым) бляшкам в развитии острого коронарного синдрома, предупреждение их образования может быть рассмотрено в качестве основной цели лечения при первичной, и особенно при вторичной профилактике ишемической болезни сердца. Терапия статинами — препаратами, снижающими уровень холестерина в крови, способна стабилизировать атеросклеротическую бляшку, то есть укрепить ее капсулу и уменьшить вероятность разрыва.
Опыт применения подобных препаратов показывает, что во многих случаях благоприятный эффект от лечения пациентов наблюдается уже в первые недели, когда еще не может быть и речи об обратном развитии атеросклеротических поражений. Это в первую очередь связано с тем, что снижение уровня холестерина в крови ведет к улучшению функции сосудов, нормализации свертывающей системы крови и восстановлению образования оксида азота (NO), подавленного при гиперхолестеринемии. Снижение уровня холестерина в крови позволяет восстановить способность артерий к расширению под воздействием биологически активных веществ.
Две гипотезы
Предположение о том, что в развитии атеросклероза принимают участие воспаление и инфекция, было высказано еще в 1990-х гг., а в последние годы число фактических данных в подтверждение этой гипотезы неуклонно растет. Доказано, что локальное воспаление в клетках средних и больших артерий представляет собой специфическую иммунную реакцию (активацию Т-лимфоцитов), сопровождаемую неспецифическим увеличением в артериальной стенке моноцитов — одного из видов лейкоцитов, клеток крови, способных к фагоцитозу, которые выделяются при воспалительных реакциях.
С помощью электронной микроскопии между сосудистыми клетками (в местах будущих склеротических бляшек) удалось обнаружить мигрирующие в просвет сосуда и выходящие из него макрофаги — относительно крупные кровяные клетки, способные к активному захвату и перевариванию чужеродных или токсичных объектов. Накопление макрофагов — один из ранних морфологических признаков болезни. Молекулярные механизмы прилипания макрофагов к внутренней поверхности сосудов подобны тем, что наблюдаются при остром воспалении. Возможно, это и есть один из ранних молекулярных механизмов формирования бляшки.
К большому числу развивающихся атеросклеротических бляшек принадлежат образования, состоящие из макрофагов, лимфоцитов и гладкомышечных клеток, окруженных обычно фиброзной тканью. Вокруг бляшки скапливаются тромбоциты, что сопровождается повреждением сосудистых клеток. Все подобные взаимоотношения между клетками крови и сосудистым эндотелием в настоящее время интенсивно изучаются.
Клетки печени, как при воспалении, так и при атеросклерозе, усиливают синтез и секрецию в кровь особых воспалительных белков (С-реактивного белка, липопротеина, фибриногена). Клинически же синдром воспаления и склеротический процесс могут продолжаться длительное время, при этом периоды обострения чередуются с периодами ремиссии, т. е. состоят из одних и тех же функциональных реакций. Вот почему считается, что увеличенный уровень фибриногена, С-реактивного белка и скорости оседания эритроцитов являются показателями риска сердечно-сосудистых заболеваний.
Подтверждением инфекционной теории атеросклероза может служить также факт обнаружения некоторых микроорганизмов, таких как Helicobacter pylori, Chlamydia pneumoniae и др., в атеросклеротической бляшке и в крови. Развивая гипотезу об инфекционной этиологии атеросклероза, итальянские ученые предположили, что между ишемической болезнью сердца и вирусом гепатита С может существовать связь.
Сегодня признано, что ведущее место в развитии эндотелиальной дисфункции и, возможно, атеросклероза, занимает нарушение синтеза оксида азота (NO). Считается, что именно благодаря действию NO происходит расслабление сосудов в ответ на внешний стимул. (По крайней мере, использование в терапии атеросклероза L-аргинина — субстрата, из которого образуется оксид азота — приводило к улучшению сосудистой функции.) Снижение уровня NO в области атеросклеротических бляшек способствует стойкому спазму сосудов в зоне атеросклеротического поражения.
Интересно, что нарушение расслабления сосудов регистрируется не только у пациентов, уже страдающих атеросклерозом, но даже у тех, кто к нему предрасположен, а также у курильщиков.
Атеросклероз в наследство
Значение наследственных факторов в возникновении атеросклероза анализировали многие исследователи. Есть немало свидетельств того, что члены семей, принадлежащих к одной фамилии, имеют сходные негативные сдвиги жирового обмена, благодаря чему вероятность заболеть атеросклерозом у них выше, чем у тех, кто не связан между собой кровными узами. К тому же, у близких родственников обнаруживается сходство в расположении атеросклеротических поражений в коронарных или мозговых сосудах. Установлено также, что при углубленном исследовании у молодых, клинически здоровых лиц, но имеющих отягощенную наследственность, выявляются выраженная тенденция к росту уровня холестерина и некоторые другие изменения обмена, которые свидетельствуют о наличии атеросклеротических процессов.

И все же: каков механизм реализации подобных семейно-наследственных предпосылок к развитию атеросклероза? Очевидно, что наследуется тип реагирования организма на действие факторов внешней среды. А причиной, надо полагать, являются необычайно быстрые изменения условий жизни современного человека, чрезмерные нагрузки на адаптивные, в частности нервные, эндокринные и сердечно-сосудистые, системы организма, которые и приводят к нарушениям в их работе, вызывая развитие атеросклероза.
Сегодня установлена связь между частотой некоторых мутаций генов, контролирующих выработку противосклеротических воспалительных липопротеинов, а также оксида азота, и вероятностью развития у пациента атеросклероза разной локализации. В частности, у людей с рядом генных мутаций фермента эндотелиальной NO-синтазы чаще встречаются стенокардия, инфаркт миокарда и артериальная гипертония, чем у здоровых людей.
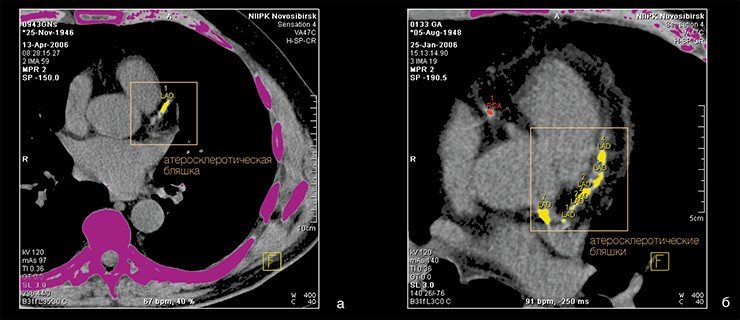
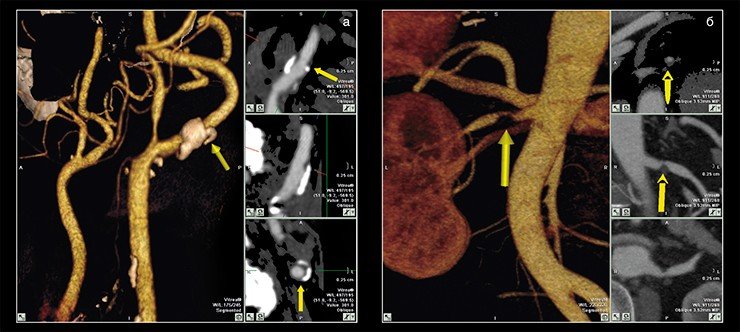
У пациентов с мутациями генов системы гемостаза крови чаще встречаются тромбозы на фоне острых осложнений атеросклероза, что делает определение и изучение генных полиморфизмов у пациентов, болеющих атеросклерозом, чрезвычайно перспективным. В частности, в Отделе новых медицинских технологий Института химической биологии и фундаментальной медицины СО РАН (Новосибирск), где проводится изучение фундаментальных аспектов атеросклероза, накоплены данные по часто встречающимся мутациям в системе генов, контролирующих тромбообразование. Обнаружено также, что повышенный риск сердечно-сосудистых заболеваний имеют люди, несущие один из аллелей (Е4) гена APOE, кодирующего белковый компонент некоторых липопротеинов плазмы. У носителей этой изоформы гена наблюдаются повышенные уровни как общего, так и входящего в ЛПНП холестерина, что хорошо соответствует имеющимся в медицинской литературе данным.
С помощью многопрофильного, в том числе и генетического, обследования (выявление мутаций в системе аполипопротеидов, в системе регуляции выработки оксида азота) сегодня можно разрабатывать индивидуальные схемы лечения для пациентов с различными проявлениями атеросклероза, для того чтобы своевременно и дифференцированно корректировать это патологическое состояние уже на самых ранних стадиях развития процесса.
Те, кто рискует
Несмотря на то что термин «атеросклероз» был предложен более ста лет назад, а самому заболеванию было посвящено немало исследований, вопрос о причинах, его вызывающих, и факторах риска до сих пор нельзя считать окончательно решенным.
В настоящее время насчитывают более 30 факторов, действие которых увеличивает риск возникновения и развития атеросклероза и его осложнений. Все перечисленные факторы могут быть условно разделены на две группы: те, которые человек не в состоянии изменить (например, возраст); и модифицируемые факторы, такие как курение.
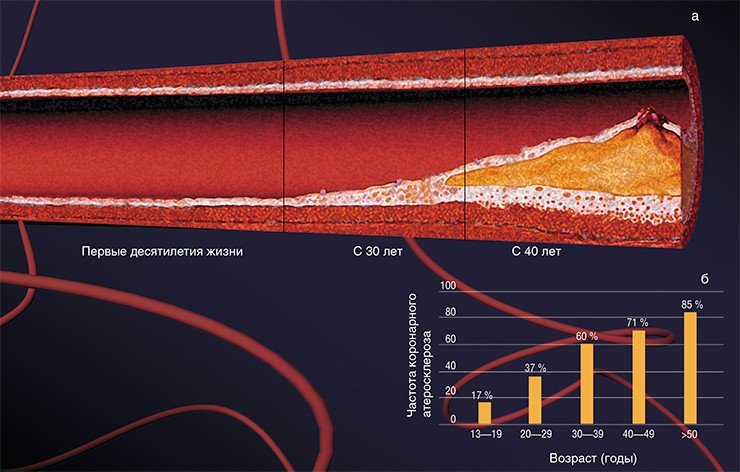
Число прожитых лет прямо отражается на частоте и тяжести заболевания атеросклерозом. И неудивительно: ведь с возрастом происходит изменение основных обменных процессов (липидного, углеводного, витаминного), иммунологической активности, работы печени и т.д., что может способствовать развитию болезни. Однако существует много данных, свидетельствующих о том, что эта болезнь может начать развиваться уже в раннем подростковом возрасте! При масштабном исследовании донорских сердец людей в возрасте 13—19 лет признаки атеросклероза были выявлены примерно у каждого шестого, а к 40 годам более чем у 70 % пациентов имелось, по крайней мере, одно атеросклеротическое поражение.
Однако очевидно, что возраст сам по себе нельзя рассматривать в качестве причины атеросклероза. Ведь, как известно, немалое число пожилых людей при тех же жизненных условиях, что и у страдающих этим недугом, не имеют каких-либо признаков заболевания. Есть также патологоанатомические данные, свидетельствующие об отсутствии атеросклеротических поражений сосудов у людей глубокого старческого возраста. Все эти исключения отрицают фатальность возрастного фактора в развитии атеросклероза.
На вероятность заболевания атеросклерозом влияет и пол человека: в возрасте до 50—60 лет уровень заболеваемости атеросклерозом у мужчин намного выше, чем у женщин. Этот факт способствовал тому, что внимание исследователей было обращено на роль половых гормонов в патогенезе атеросклеротического процесса. Удалось получить немало данных, свидетельствующих о том, что женские половые гормоны — эстрогены — задерживают развитие атеросклероза (это связано с увеличением содержания липопротеидов высокой плотности в плазме крови, которые, как говорилось выше, оказывают антисклеротическое действие). В менопаузе уровень эстрогенов у женщин снижается, что сопровождается ростом уровня холестерина, коэффициента холестерин/фосфолипиды и холестерина липопротеидов низкой плотности в сыворотке крови, а следовательно, увеличивается и риск развития атеросклероза.
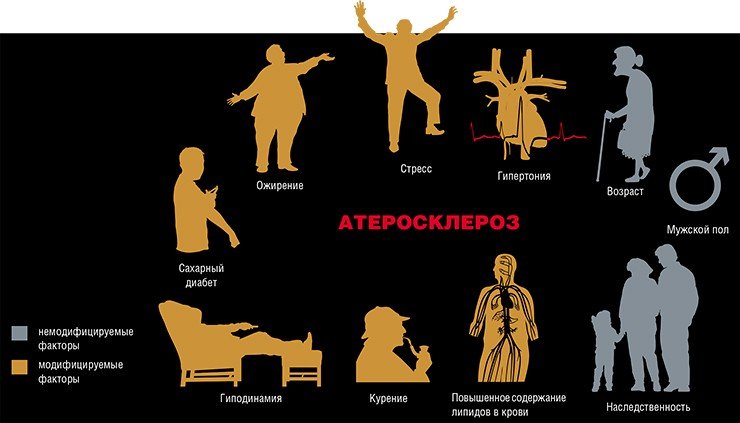
Одним из самых значимых факторов риска развития атеросклероза считается ожирение. Однако здесь будет уместно привести наблюдение американских исследователей, сделанное на основании массового изучения страдающих инфарктом миокарда в США: половина больных имела избыточную массу тела, у четверти был зафиксирован пониженный вес, а ожирение — лишь у каждого четвертого. Следовательно, значение имеет не столько само ожирение, сколько нередко наблюдающееся при этом повышение уровня липидов в крови и артериального давления, а также другие неблагоприятные факторы, такие как отягощенная наследственность, переедание, малоподвижный образ жизни.
А вот артериальная гипертония однозначно влияет на развитие и прогрессирование атеросклероза, поскольку данная болезнь сопровождается многими неблагоприятными изменениями, в том числе повышением проницаемости сосудистой стенки, утолщением внутренней оболочки артерий, повышением жесткости артериальной стенки и наклонностью к спастическим сокращениям, а также тенденцией к развитию тромбозов.
Весьма существенным фактором риска атеросклероза является и сахарный диабет, поскольку обмены углеводов и липидов в определенной степени взаимосвязаны. Замечено, что и в случае атеросклероза, и в случае сахарного диабета наблюдается снижение чувствительности к инсулину периферических тканей, главным образом жировой.
И все-таки наиважнейшим фактором риска возникновения атеросклероза многие ученые считают психоэмоциональное напряжение, что было показано в экспериментах, проведенных на животных и на человеке. Сегодня можно говорить о так называемой незавершенной эмоциональной реакции, то есть о состоянии, когда психоэмоциональные конфликты не имеют финала (т. е. конкретного физического действия), что способствует накоплению выделяющихся при стрессе веществ (липопротеидов, катехоламинов и др.), которые запускают атеросклеротический процесс.
Вот поэтому люди, занимающиеся спортом или имеющие профессию, связанную с физической нагрузкой, значительно реже заболевают атеросклерозом или болезнями, связанными с его осложнениями (стенокардией, инфарктом миокарда, инсультом), даже при высоких эмоциональных нагрузках. В крови людей, ведущих активный образ жизни, повышается уровень липопротеидов высокой плотности, что является защитой от развития атеросклероза.
Таким образом, прогрессирующее распространение атеросклероза во всем мире является следствием искажения естественных потребностей человека как биологического существа, платой за неразумное пользование плодами цивилизации. Высокий темп деятельности, неправильный образ жизни, невротизация и перегрузки психики современного человека — вот факторы, способствующие эпидемиологическому росту атеросклероза и в новом веке.
Да, мы не можем, к сожалению, повернуть время вспять и вернуть молодость, также как и поменять свою наследственность. Но любой из нас в состоянии помочь себе сам, изменив свою жизнь, образ мышления; а благодаря поддержке специалиста-кардиолога — расстаться с теми медицинскими проблемами, которые уже сегодня поддаются коррекции.