Хронический клещевой боррелиоз: несуществующая болезнь или неверный диагноз?
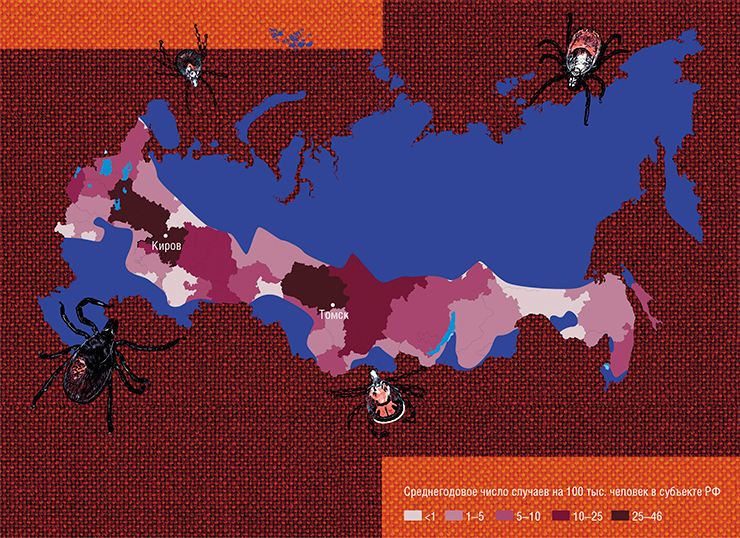
Клещевым боррелиозом (болезнью Лайма) ежегодно заражаются тысячи людей в разных странах мира, в первую очередь в России и США. Так, в 2017 г. в США было официально зарегистрировано около 60 тыс. случаев заболевания клещевыми инфекциями, и в 82 % это была болезнь Лайма. Однако, по некоторым оценкам, истинная заболеваемость клещевым боррелиозом может быть на порядок выше. В большинстве случаев заболевшие успешно излечиваются антибиотиками, однако у 10–20 % болезнь переходит в тяжелую хроническую форму. Почему это происходит, специалисты не могут понять до сих пор. Трудность диагностики клещевого боррелиоза и широкий спектр симптомов приводят к тому, что врачи порой затрудняются с постановкой диагноза и своевременным назначением лечения больным, которые обращаются за медицинской помощью
Клещевой боррелиоз, или болезнь Лайма, – это переносимое иксодовыми клещами мультисистемное инфекционное заболевание с самыми разными проявлениями: кожными, суставными, неврологическими, кардиологическими и т. д. Первые симптомы возникают в течение нескольких дней или недель после укуса клеща, а поздние могут проявиться через месяцы и годы после заражения. При этом как симптомы, так и само течение болезни у разных людей могут значительно варьировать.
В месте укуса инфицированного клеща через несколько дней может образоваться покраснение, которое расширяется в виде кольца и мигрирует по телу. Это так называемая мигрирующая эритема – яркое свидетельство локального размножения и распространения возбудителей инфекции, бактерий спирохет. Однако такое характерное покраснение развивается далеко не у всех заболевших, поэтому отсутствие эритемы не означает меньший риск развития болезни у человека, укушенного клещом. При этом 30—40 % таких больных даже не замечают укус клеща, который стал причиной болезни.
В любом случае постановка клинического диагноза в ряде случаев невозможна без лабораторного подтверждения. Однако применяющиеся сегодня иммуноферментные тесты для диагностики боррелиоза несовершенны. Стандартный иммуноферментный тест регистрирует не самих боррелий, а антитела, вырабатываемые против них организмом, которые появляются лишь спустя 3—4 недели после заражения. Поэтому такие тесты часто оказываются ложноотрицательными, в первую очередь у пациентов, иммунная система которых не дала сильного иммунного ответа. Эти тест-системы нередко дают и ложноположительные результаты. Более трудоемкие анализы, основанные на определении нескольких бактериальных белков, также не дают абсолютно достоверных результатов.
ВАКЦИНЫ ПОКА НЕТ Несмотря на все попытки, разработать эффективную вакцину против клещевого боррелиоза для человека до сих пор не удалось (Embers, Narasimhan, 2013).Первоначально для вакцинации предполагалось использовать поверхностные белки возбудителя, которые были детально изучены для выявления наиболее перспективных иммуногенов. «Победителем» стал поверхностный белок OspA, вызывавший сильный иммунный ответ, который стал основой вакцины LYMErix американской компании SmithKline Beecham. Однако производство вакцины было прекращено из-за серьезных побочных эффектов. Оказалось, что OspA по антигенным свойствам схож с одним из белков человека, важным для функционирования лимфоцитов, и в некоторых случаях вакцинация приводила к аутоиммунным заболеваниям.
Сейчас исследователи идут нетрадиционным путем, пытаясь найти вакцины, способные подавить сам процесс инфицирования человека клещами. Подобная вакцина, к примеру, может быть направлена против белков слюны клеща, что должно нарушить процесс присасывания и питания паразита.
В ветеринарии в течение последних 20 лет применяются вакцины, полученные традиционным способом – из бактерий, «убитых» формалином. В последние годы производятся и более совершенные вакцины на основе белков OspA и OspC. Эффективность подобной вакцинации была доказана на собаках, однако безопасность вакцин и их побочные эффекты изучены не до конца
Таким образом, лабораторные тесты могут подтвердить диагноз, но отрицательный результат не может считаться доказательством отсутствия боррелиоза. Поэтому врач должен проанализировать всю картину заболевания у конкретного пациента. Сделать это непросто, так как, к примеру, симптомы поражения головного мозга при боррелиозе похожи на симптомы нескольких нейродегенеративных заболеваний. А такие признаки, как слабость и головная боль, могут сопутствовать самым разным болезням, и не только инфекционным.
Считается, что у людей с нормально функционирующей иммунной системой заражение боррелиями вызывает активный иммунный ответ, так что бактерии могут погибнуть даже без стандартной для этого заболевания терапии. Для лечения болезни Лайма сегодня применяют антибиотики, наилучшие результаты дают цефтриаксон и доксициклин. Современная медицина предусматривает профилактическое применение антибиотиков для людей с высокой вероятностью заражения (укушенных клещом, с мигрирующей эритемой и т. п.) и двух-трехнедельный курс антибиотикотерапии при развитии заболевания.
Несмотря на все эти меры, у некоторых больных болезнь переходит в хроническую форму, при которой не помогают даже повторные курсы антибиотиков. И здесь возникает трудность, связанная с определением причин этого болезненного состояния. Недостаточность знаний о механизмах повреждения организма в результате инфицирования боррелиями, об устойчивости бактерий к лекарствам, а также ненадежность современных методов клинической диагностики привели к появлению разных, полярных точек зрения на эту проблему.
Болезнь или синдром?
О проблеме клещевого боррелиоза спорят не только доктора – нет единства и среди ученых.
Согласно одной из точек зрения, с помощью стандартной антибиотикотерапии не удается уничтожить всех возбудителей болезни в организме пациентов со слабой иммунной системой. Это мнение подтверждается экспериментами на лабораторных животных: живые боррелии обнаруживались после лечения антибиотиками в организме инфицированных лабораторных мышей и обезьян. Результаты некоторых исследований говорят о том, что колонии боррелий, возможно, продолжают жить в органах и тканях в составе так называемых биопленок – сообществ микроорганизмов, заключенных в продуцируемый ими полимерный матрикс. В таком виде боррелии становятся практически недоступными для лекарств и клеток иммунной системы.

На поздних стадиях заболевания симптомы сильно варьируют. У некоторых больных появляются нарушения сердечного ритма, наблюдаются воспаления глаз, печени, появляется сильная слабость. Среди неврологических осложнений – тяжелая депрессия, нарушения памяти, бессонница, частая головная боль, непереносимость света или звуков, галлюцинации, энцефаломиелит и т. п.
Согласно другой точке зрения, после курса антибиотикотерапии в организме не остается живых боррелий. Однако за время болезни бактерии успевают вызвать нарушения в работе иммунной системы, которые проявляются еще долгое время в виде аутоиммунных поражений. Сильными иммуногенами являются, к примеру, пептидогликаны клеточной стенки бактерий, которые могут долго сохраняться в организме. Долгосрочные токсические эффекты могут вызывать и остатки биопленок с погибшими боррелиями. Все эти бактериальные компоненты провоцируют воспалительные процессы, затрагивающие различные органы и ткани, что приводит, например, к артриту. Подобное болезненное состояние назвали пост-Лайм синдромом (Blaut-Jurkowska, Jurkowski, 2016).
Кстати сказать, ряд специалистов считает, что хроническая болезнь Лайма развивается в случае, когда пациент поражается одновременно боррелиями и другими патогенами, переносимыми клещами (например, риккетсиями). Клещи очень часто переносят одновременно возбудителей разных инфекций, и некоторые из них вызывают симптомы, клинически трудно различимые.
Скрестили шпаги
Особенно остро проблема хронической формы боррелиоза стоит в США, где Американское общество инфекционных заболеваний (Infectious Diseases Society of America, IDSA) до последнего времени вообще отрицало его существование. Лишь в 2019 г. было официально признано, что после лечения болезни Лайма у части пациентов может длительно сохраняться ряд неспецифичных симптомов. Однако без клинических доказательств наличия у пациента живых боррелий IDSA не рекомендует связывать подобные симптомы непосредственно с перенесенным заболеванием и проводить дополнительные курсы антибиотикотерапии. Соответственно, страховые компании отказываются оплачивать лечение людям, страдающим «несуществующей болезнью».
КАК РУКОЙ СНИМЕТ Проблема хронического боррелиоза в США осложняется активностью «целителей», «специалистов по хронической болезни Лайма», искусственно нагнетающих страхи и зарабатывающих на больных. Запугав пациентов, испытывающих недомогания различной природы, не подтвержденные внятным диагнозом, и внушив им, что у них хронический боррелиоз, целители назначают им длительное дорогое лечение по своим схемам. А ведь многомесячная антибиотикотерапия может оказаться разрушительной для ослабленного организма. Кроме того, теряя время на общение с шарлатанами, пациенты не занимаются лечением реального заболевания, например, болезни Альцгеймера. В конечном счете пациент возвращается к специалистам, потратив бессчетные часы на бессмысленные процедуры и потеряв тысячи долларов.В России ситуация с хроническим боррелиозом и осложнениями после этой болезни не слишком отличается: все та же ненадежная диагностика, научно не обоснованные рекомендации по профилактике и терапии боррелиоза. Очевидно, и у нас есть много больных, страдающих от хронической инфекции, которая была вовремя не диагностирована и не пролечена. Хватает и шарлатанов, предлагающих за плату исцелить от любых заболеваний. Не говоря уже о представителях официальной медицины, пытающихся лечить такие болезни, как клещевой энцефалит, с помощью гомеопатических средств, препаратов с недоказанной активностью, не проходивших соответствующих испытаний, вроде йодантипирина. Или даже препаратами-пустышками, вообще не содержащими активного вещества, такими как «Анаферон» производства ООО НПФ «Материа Медика Холдинг», которое возглавляет О. И. Эпштейн, герой недавних расследований Комиссии по борьбе с лженаукой РАН
С такой позицией не согласны тысячи людей в США, годами страдающие от тяжелых заболеваний, которые они связывают с последствиями клещевых инфекций. Хроническая болезнь Лайма впервые была отмечена в США еще 45 лет назад: по некоторым оценкам, число таких больных сегодня достигает 400 тыс. человек. Эти люди совместно с некоторыми врачами организовали Международное общество борьбы с болезнью Лайма и ассоциированными заболеваниями, которое предлагает применять агрессивную антибиотикотерапию при подозрении на то, что наблюдаемые болезненные симптомы вызваны боррелиозной инфекцией.
Защитники официальной точки зрения считают, что сама хроническая болезнь Лайма выдумана недобросовестными врачами, эксплуатирующими отчаянное состояние пациентов с неопределенным диагнозом. По их мнению, те пациенты, у которых современные методы диагностики не выявляют боррелий, нуждаются не в дополнительном лечении, а в помощи психиатра. В результате люди, считающие себя хроническими больными, вынуждены обращаться к врачам, несогласным с позицией медицинских властей, и лечиться за свой счет.
Однако большинство врачей в США и Канаде следуют указаниям официальной медицины, что привело к настоящим «лайм-войнам». По утверждениям ряда специалистов, исследования патологии болезни Лайма стали настолько политизированными, что это вызвало трудности для публикации в американских медицинских журналах работ, посвященных хроническому боррелиозу, и в финансировании исследований, направленных на его изучение.
Истина где-то посередине?
 Так есть ли в этих «лайм-войнах» правые и виноватые? В реальности, похоже, дело обстоит гораздо сложнее.
Так есть ли в этих «лайм-войнах» правые и виноватые? В реальности, похоже, дело обстоит гораздо сложнее.
К примеру, недавно были получены экспериментальные доказательства, что пациенты с пост-Лайм синдромом страдают не какими-то психологическими расстройствами, а вполне конкретными поражениями головного мозга. В их крови, а также в восьми отделах мозга было обнаружено повышенное содержание белка, служащего маркером воспалительного процесса. При этом в течение полугода после курса антибиотикотерапии эти люди ощущали сильную слабость, неспособность концентрировать внимание; страдали нарушениями памяти и когнитивных функций (Coughlin, Yang, Rebman et al., 2018). Из-за воспалительных процессов и повреждений, связанных с боррелиозной инфекцией, подобные неврологические симптомы могут сохраняться неделями и месяцами даже после длительного начального курса антибиотиков.
Но остаются ли при этом в организме живые боррелии? В подавляющем большинстве случаев даже очень длительные курсы дополнительной антибиотикотерапии не приводили к облегчению страданий больных с хронической формой заболевания. Так что ответ на этот вопрос чаще всего будет «нет». При этом такие курсы антибиотиков сами по себе могут разрушительно влиять на здоровье пациентов из-за уничтожения нормальной кишечной микрофлоры, аллергических реакций и других негативных побочных эффектов.
Однако в редких случаях хронического боррелиоза дополнительная антибиотикотерапия все же оказывалась эффективной. Вероятно, у некоторых пациентов в организме после стандартного либо запоздалого или неполного курса лечения действительно могут сохраняться живые боррелии, т. е. речь идет именно о хронической инфекции. Напомним, что лабораторная диагностика боррелиоза сегодня ненадежна. Кроме того, в случае хронического боррелиоза инфекционные агенты могут находиться в основном внутри нейронов, т. е. за гематоэнцефалическим барьером. А диагностические системы обладают низкой чувствительностью и непригодны для использования у пациентов, у которых количество бактерий в крови невелико.
Так что все зависит от ситуации, и в некоторых случаях речь может идти о реальном хроническом инфекционном заболевании, а в некоторых – о развитии пост-Лайм синдрома после перенесенной болезни.
Биосенсор – для клеща, ПЦР – для людей
Одна из главных проблем с клещевым боррелиозом связана с его диагностикой на ранних стадиях развития болезни. Ведь чем раньше можно начать лечение, тем больше будет шансов избежать перехода болезни в хроническую форму.
Сегодня существует прямой метод обнаружения боррелий в крови на ранней стадии развития инфекции. Это ПЦР-диагностика, детекция бактериальной ДНК с помощью полимеразной цепной реакции. Однако простые варианты этого метода недостаточно чувствительны, а высокочувствительные, основанные на комбинации ПЦР и масс-спектрометрии, слишком сложны и дороги для применения в клинике. Недавно американская компания Ceres Nanosciences разработала еще один прямой метод обнаружения боррелий в организме. Для этого используются специальные наночастицы, на которые осаждаются бактериальные молекулы-антигены из больших объемов мочи пациента. После такого концентрирования антигены могут определяться с помощью обычного иммунного анализа (Magni, Espina, Shah et al., 2015).
Команда студентов Московского государственного университета имени М. В. Ломоносова совместно со специалистами из Института молекулярной биологии имени В. А. Энгельгардта РАН (Москва) и других исследовательских организаций приступила к разработке экспресс-диагностики зараженности боррелиозом самого переносчика болезни – иксодового клеща.
БОРРЕЛИОЗ – ПРИЧИНА НЕЙРОДЕГЕНЕРАТИВНЫХ ЗАБОЛЕВАНИЙ? Группа американских исследователей выдвинула гипотезу о связи между заражением боррелиозом и развитием нейродегенеративных заболеваний. Их натолкнуло на эту мысль сходство симптомов, наблюдаемых на поздних стадиях заболевания болезнью Лайма, с симптомами, характерными для болезни Альцгеймера, болезни Паркинсона и даже аутизма (MacDonald, 2006; Miklossy, 2008, 2015). В пользу этой гипотезы говорит и тот факт, что боррелии, как и их близкие родственники трепонемы – возбудители сифилиса, способны проникать в мозг и приводить к поражениям, характеризующимся как нейроборрелиоз (Lapenta, 2018).Боррелии были действительно обнаружены в тонких срезах мозга пациентов, умерших от нейродегенеративных заболеваний. По мнению авторов этой работы, биопленки боррелий находились внутри амилоидных бляшек, аналогичных тем, что наблюдаются у пациентов с болезнью Альцгеймера (Miklossy, 2016). Было выдвинуто предположение, что именно иммунный ответ на эти биопленки и приводит к развитию болезни Альцгеймера, при этом человек может быть инфицирован трепонемами или боррелиями задолго до поражения мозга. Однако убедительных подтверждений эти предположения не получили.
Исследования в Национальных институтах здоровья США не выявили маркеров боррелиоза у таких больных. Но главным аргументом стал анализ распространения болезней по территории страны, так как болезнь Лайма, в отличие от нейродегенеративных болезней, встречается лишь в нескольких штатах на Восточном побережье США (Forrester, Kugeler, Perea et al., 2015). Не было получено убедительных данных и о связи боррелиоза с другими нейродегенеративными заболеваниями
До сих пор клеща, снятого с тела, приносят в специализированную лабораторию, где инфекционный агент детектируется с помощью ПЦР или иммуноферментного анализа. Анализ занимает несколько часов и может быть выполнен только в условиях лаборатории. Принцип действия нового биосенсора основан на поиске ДНК боррелий в образце с помощью молекулярных генно-инженерных конструкций, созданных на базе системы, сконструированной из компонентов известного молекулярного комплекса для редактирования генома CRISPR/Cas.
В состав этой бинарной системы входят две молекулы РНК, комплементарные двум соседним последовательностям в бактериальной ДНК. Эти РНК несут два белка, которые являются составными частями фермента бета-лактамазы. Если в исследуемом образце есть ДНК боррелий, РНК свяжутся с ней, и белковые субъединицы сблизятся, сформировав комплекс с ферментативной активностью, в результате чего в присутствии определенного субстрата в растворе будет синтезироваться красящее вещество. Окрашивание раствора можно зарегистрировать с помощью простейшего портативного спектрофотометра.
На сегодня ситуация с хроническим боррелиозом остается тревожной. Слишком много нерешенных вопросов, связанных с диагностикой и рекомендациями по терапии пациентов, заболевших этой клещевой инфекцией.
Один из наиболее спорных вопросов: надо ли спешить с применением антибиотиков после укуса клеща. Среди официальных рекомендаций есть и такая: если клещ присасывался менее чем на сутки, опасности инфекции практически нет. Но все дело в том, что заболевшие боррелиозом порой вообще не помнят контакта с клещом – заразить могут и нимфы, которых можно просто не заметить, и самцы, которые наносят лишь кратковременные укусы. При этом большинство врачей в США и европейских странах считают, что если характерные симптомы заболевания в первые дни после заражения отсутствуют, то и антибиотикотерапию проводить не следует. С этим трудно согласиться, учитывая, что развитие инфекции может привести к долговременным нарушениям работы многих систем организма.

Ответы на все эти вопросы мы получим лишь тогда, когда ученые разберутся со сложными загадками коварной бактерии. До этих пор шарлатаны могут обирать пациентов, а страховые компании – уклоняться от выплат больным. Но для проведения полноценных научных исследований клещевых инфекций, разработки эффективных средств диагностики и терапии требуется достаточное финансирование.
В США сами больные совместными усилиями пытаются через Конгресс повлиять на ситуацию с финансированием работ по изучению болезни Лайма. Подобное движение в свое время возникло из-за эпидемии СПИДа, и в результате были приняты действенные меры по организации интенсивных исследований ВИЧ. И сегодня эта болезнь уже не является смертельным приговором. Если приложить аналогичные усилия к изучению клещевого боррелиоза, то очень скоро он уже не будет представлять такую угрозу для нашего здоровья, как сейчас.
Литература
Фоменко Н. В. Клещевой боррелиоз: болезнь на всю жизнь? // НАУКА из первых рук. 2007. Т. 15. № 3. С. 44–51.
Ливанова Н. Н. Восьминогие вампиры // НАУКА из первых рук. 2006. Т. 11. № 5. С. 106–109.
Embers M. E., Narasimhan S. Vaccination against Lyme disease: past, present, and future // Frontiers in Cellular and Infection Microbology. 2013. V. 3(6). DOI: 10.3389/fcimb.2013.00006
Forrester J. D., Kugeler K. J., Perea A. E. et al. Geographic Correlation between Lyme Disease and Death Due to 4 Neurodegenerative Disorders, United States, 2001–2010 //Emerg Infect Dis. 2015. V. 21(11). P. 2036–2039.
Blaut-Jurkowska J., Jurkowski M. Post-Lyme disease syndrome //Pol Merkur Lekarski. 2016. V. 40(236). P. 129–133.
Miklossy J. Historic evidence to support a causal relationship between spirochetal infections and Alzheimer’s disease // Front Aging Neurosci. 2015. V. 7(46).
Lapenta J. M. Lyme Disease and Dementia, Alzheimer, Parkinson, Autism, an Easy Way to Destroy your Brain //Investigative Dermatology and Venereology Research. 2018. V. 4. N. 1. P. 30–43.
Coughlin J. M., Yang T., Rebman A. W. et al. Imaging glial activation in patients with post-treatment Lyme dis-ease symptoms: a pilot study using [11C]DPA-713 PET // Journal of Neuroinflammation. 2018. V. 15(1). DOI: 10.1186/s12974-018-1381-4.